נורמה AMG עבור IVF. הסבירות להריון עם רמות נמוכות דרכים להגדיל את ההורמון נגד מילר
חוסר האפשרות של התפיסה העצמית של תינוק קשורה לעיתים קרובות בהפרעות הורמונליות באישה. בין מגוון רחב של הפרעות האנדוקרינית בנפרד עומד על חוסר AMG. רמת ההורמון חשובה ביותר לתפקוד הרבייה של גברים ונשים כאחד, אך כאן היא "עובדת" בין נציגי המינים השונים בדרכים שונות.
לפני ניתוח IVF על AMG נדרש. מה צריך להיות הכללים של מעכב Müller, אתה יכול להיכנס להריון בפרוטוקול IVF עם רמה נמוכה של חומר זה וכיצד להגדיל את הריכוז של AMH, נספר במאמר זה.
מה זה?
AMG (הורמון antimulers) התגלה כבר במאה ה -19, כאשר מולקולות חלבון המשפיעות על תהליכי הצמיחה באיברים של מערכת הרבייה התגלו על ידי חוקר הטבע הגרמני ביולוג יוהן מילר. הוא מצא כי עוברים, ללא קשר למין, יש תכונה משותפת - תעלת צינור, שממנו, על 9 שבועות של ההריון, עוברי זכר טופס נספחים האשכים תחת השפעת AMH. אז יש תיחום מיני.
AMG אינו מיוצר בעובר הנשי, וכברירת מחדל, צינור התעלה מתחיל להיווצר לתוך החצוצרות, השחלות. אצל בנות, AMH מתחיל להיות מיוצר רק לאחר הלידה.
תפקידו של מעכב מולר הוא להבטיח תפקוד מיני אנושי לאורך כל החיים. אצל נשים, רמת AMH מציין את תפקוד השחלות, את ההתבגרות של הביצה. מעכב Müller מסדיר את צמיחת זקיקי וירידה עם הגיל. כמות AMH בדם הדם של אישה היא אינדיקטור מדויק למדי של השמלה השחלות, זה יכול להצביע על המספר המשוער של ביצים שנותרו "במילואים".
לפני גיל ההתבגרות אצל בנות, AMH נקבעת בריכוז נמוך ביותר. עם תחילת ההתבגרות, רמת המעכב מולר מתחילה לעלות, ולאחר מכן בהדרגה פוחתת במהלך החיים. במהלך גיל המעבר, AMG אינו מזוהה פלסמה בדם.
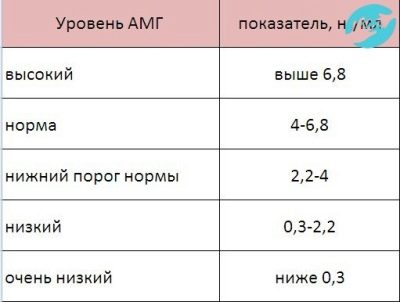
AMG נורמות עבור IVF
כאמור, הריכוז של מעכב מילר בדם פלזמה הוא ביחס ישר לגיל. לכן, הנורמות תלויות בגיל שבו החולה היה בזמן תכנון פרוטוקול ההפריה חוץ גופית. שיעור הנשים מתחת לגיל 35 הוא 4.0-6.5 ng / ml. רמת AMH נחשב לקוי מעט בשיעורים של 2.5-4.0 ng / ml. מופחתת היא אינדיקטור של 0.3-2.2 ng / mg. ריכוז של פחות מ 0.3 ng / ml נחשב נמוך.
אצל נשים מעל גיל 35 שנים, שיעור זה שונה. הרמה הנורמלית היא 1.5-4.0 ng / ml. זה נורמלי תנאי לשקול את מחוון 1.0-1.3 ng / ml. רמה נמוכה היא 0.5-1.0 ng / ml, ירידה קריטית נחשבת פחות מ 0.5 ng / ml.
אלה ערכים סטנדרטיים אופייניים לנשים, הגורם של בעיות פוריות אשר לא נמצא בהפרעות הורמונליות, אבל, למשל, חסימה של החצוצרות או דילול של אנדומטריום. אבל ברוב המקרים, נשים עם הפרעות האנדוקרינית או בעיות אנדוקריניות הקשורות צריך לפנות IVF, ולכן, הערך של הערך המינימלי הסטנדרטי של AMG עבור הפריה חוץ גופית מוגדר 0.6-0.8 ng / ml.
בממוצע, בהפריה חוץ גופית דורש ריכוז AMH הוא מ 0.6 ng / ml ל 2.4 ng / ml.
נשים אשר נטלו גלולות למניעת הריון במשך זמן רב לפני תכנון הריון לעיתים קרובות סובלות מרמות נמוכות של ההורמון האנטי-מילר, שכן תרופות כאלה מדכאות את ייצור AMH ומובילות לשיא מוקדם מדי.
חריגות מנורמות ופרוגנוזה להריון
רמות גבוהות של AMH לפני ההליך IVF צריך להתריע הרופא המטפל. חולים אשר ריכוז מעכב Müller גדל ל 6.5-7 ng / ml נוטים יותר להיות תסמונת hyperstimulation השחלות, סיבוך מסוכן של השלב הראשון של הפריה חוץ גופית. רמות גבוהות של ההורמון מאט או חוסם לחלוטין את הצמיחה של זקיקים, בהתאמה, כדי לקבל את הכמות הנכונה של ביצים להפריה חוץ גופית לא יהיה קל.
עם רמה נמוכה של אנטי מולר הורמון, את הסיכוי של היריון פוחתת כפי שיש כמה זקיקים. עם אינדיקטורים מעבדה מתחת לנורמה בשלב התכנון של הפרוטוקול, הרופא עשוי להניח כי התגובה השחלות לגירוי הורמונלי של superovulation יהיה חלש.
רמה נמוכה של AMH מפחיתה את הסיכוי להריון גם כאשר מתבצעת הפריה חוץ גופית עם ICSI, כאשר תא זרע מוזרק מתחת לממברנה הביצית עם צינורית דקה. רמות הורמון מופחת מצביעות על איכות ירודה של הביצים, ולכן גם עם תחילת ההריון כתוצאה מפרוטוקול IVF, ההסתברות להפלה או להפלה בשלבים המוקדמים תהיה גבוהה.
אינדיקטורים לריכוז ההורמונים חייבים להילקח בחשבון בעת בחירת אופי הפרוטוקול. אם פלסמה הדם של אישה AMH נמוך מ 0.71 ng / ml, הגירוי מתבצע עם מינונים גבוהים של antagonists בשילוב עם FSH. אם ריכוז ההורמון בדם של אישה הוא מעל 0.71 ng / ml אך אינו עולה על 2.1 ng / ml, אז פרוטוקול ארוך נקבע בדרך כלל שבו הורמונים משמשים לראשונה לדיכוי הביוץ ולגרום לגיל המעבר המלאכותי, ולאחר מכן הורמון מגרה זקיק .
ההסתברות לתפיסה עם IVF מוצלח ורמות AMH גבוהות יותר מאשר בריכוז מופחת. ככל שהערכים מצטמצמים יותר, כך קשה יותר לאישה להיכנס להריון, גם לאחר השתלת העובר. באופן כללי, ההסתברות להצלחה של פרוטוקול IVF במרפאות הרוסית נאמד ב 35-45%. עם ירידה משמעותית AMH, ההסתברות הצפויה להריון מוצלח אינו עולה על 25-30%. יש סיכוי להריון אם לאישה אין פתולוגיות אחרות של הרחם, צוואר הרחם או אנדומטריום.
רמה נמוכה של AMH במחזור הטבעי אינה שוללת את האפשרות להרות, אבל עושה את זה אפילו פחות סביר. ללא IVF מראש טיפול מקדים במחזור הטבעי, עם מחוונים כאלה מנסים לא לבצע.
חשוב תמיד לקבוע את הסיבה האמיתית לירידה במעכב Müller, כך שאישה יכולה לעבור טיפול ממוקד לפתולוגיה לפני כל פרוטוקול IVF.
איך לעבור את הניתוח?
עבור המחקר נעשה שימוש במדגם של דם ורידי של אישה. לכיוון של גינקולוג, מומחה פוריות או אנדוקרינולוג, אישה צריכה ליצור קשר עם המעבדה במשך 3-5 ימים של המחזור החודשי. זה בתקופה זו AMG הוא המתאים ביותר.
רמת AMH מאוד לא יציבה, ולכן יש צורך להתכונן לבדיקת דם מראש - להקטין מאמץ פיזי שבוע לפני ביקור במרפאה, לישון מספיק בלילה, ולא לאפשר הידרדרות בבריאות. כל מחלה שנשארה במהלך 2-3 השבועות האחרונים, כמו גם נטילת אנטיביוטיקה או נוגדות פרכוסים עלולה לגרום לעיוות של תוצאות הבדיקה.
הלחץ והמהומה הרגשית שאישה חווה מובילה לתנודות ברמת ההורמון האנטי-מילר. במשך 10-12 שעות אתה צריך להימנע מארוחות, במשך 3 שעות - לא לשתות מים.כמה שעות לפני תרומת הדם, רצוי לא לעשן או לשתות תה חזק או קפה.
בממוצע, התוצאה של הניתוח ידוע לאחר 48 שעות. במעבדות מסוימות עבור המחקר לוקח בערך יום.
האם ניתן להגדיל את AMG?
מאז ריכוז המעכב מולר אינו יציב, זה יכול לשנות - זה מגדיל ויורדת בהתאם לגורמים רבים. לדוגמה, בקיץ ובאביב, רמת ההורמון בגוף אישה עולה בכ 15-18%. לכן, היא קשורה לעיתים קרובות עם ויטמין D, אשר מיוצר כאשר העור האנושי בא במגע עם אור השמש.
DHEA (dehydroepiandrosterone) טיפול נחשב יעיל. טיפול הורמונלי כזה הוא prescribed ברמה נמוכה מאוד של AMH במשך 3-4 חודשים לפני הפריה חוץ גופית. ברוב המקרים, בשילוב עם ויטמין D, טיפול הורמונלי נותן תוצאה חיובית, בדיקות עבור AMH לפני פרוטוקול IVF להראות רמה גבוהה יותר של אנטי מולר הורמון.
לפעמים רופאים ממליצים לנשים לקחת את התרופה נגד גיל המעבר מלסמון. הוא מיוצר ביפן על בסיס תאים שליה. כמו כל אמצעי אחר של טווח השליה, התרופה יש יתרונות וחסרונות שלה, אבל לעתים קרובות את ההשפעה של קבלת הפנים שלה הוא מוגזם מאוד על ידי היצרנים.
אישה עם רמה מופחתת של מעכב Müller מומלץ לשמור על אורח חיים בריא במיוחד. צמיחה ניכרת של ההורמון הוא ציין אם סוכר ואפייה הם בוטלו לחלוטין מן הדיאטה. AMG הוא גם גדל כתוצאה של ירידה במשקל.
אם לאישה יש בעיות במטבוליזם של השומן, אז קודם היא צריכה להתייעץ עם אנדוקרינולוג - הוא יעזור ליצור הקצבת מזון טיפולית כדי לשפר את חילוף החומרים של השומנים. ירידה במשקל של 5 ק"ג מגדילה את הסיכוי להריון בכ -4%, ואם אישה מתאימה את משקלה למדד מסת גוף תקין לגילה, רמת ה- AMG עולה לרמה שתספיק ל- IVF כדי להצליח יותר. היפטרות מעודף משקל מגדילה את סיכויי ההריון בכ -10%.
קפה, תה חזק ומזונות ומשקאות אחרים אשר תורמים ללחץ דם גבוה, מזיקים לזקיקים ומורידים באופן משמעותי את AMH. לכן, במאבק על הזכות להפוך לאם, חשוב לנטוש משקאות כאלה.
אישה צריכה להפסיק לעשן - במקרה זה, את רמת אנטי מולר עולה ב -25% לאחר כמה חודשים לאחר ויתור על הרגל, ואת הסיכויים להרות עלייה של 15%.
כדי להגדיל את הריכוז של ההורמון, מוצרי חלב שומנים (2.5% שומנים ומעלה), כמו גם ירקות, פירות, בשר, דגים, יהיה שימושי. מומלץ לקחת ויטמינים ולשמור על אורח חיים פעיל. עם זאת, מאמץ פיזי מופרז עדיף לסרב, החלפת האימון אינטנסיבי בחדר הכושר לשחייה, ריצה קלה, רכיבה על אופניים.
ביקורות
לדברי נשים, חלק מהמרפאות מסרבות לבצע את ההליך של הפריה חוץ גופית עם רמות נמוכות מאוד של הורמון אנטי מילר. בעיה זו חריפה במיוחד עבור נשים אשר מתכננים לעשות IVF על מכסה. נשים אלה יש דרישות מיוחדות, ואם AMH הוא פחות מ 1.0 ng / ml, אז הרופאים רשאים מבחינה חוקית לסרב לבצע את ההליך. עם זאת, על בסיס תשלום ושיעורים נמוכים של AMH הם לא סיבה לסירוב.
ההליך IVF הוא תמיד מלחיץ לאישה, ולכן חולים לעתים קרובות לתאר כי AMH, אשר לפני תחילת הפרוטוקול היה מקובל למדי, נפל בחדות באמצע הפרוטוקול. לגבי ההצלחה של ההליך, נשים מציינות כי עם AMH מתחת 1.0 לעיתים קרובות, רופאים מצליחים להגיע עד 15 ביציות, עם AMH מתחת 0.5 - 7-9 ביצים. משמעות הדבר היא כי ההסתברות להיכנס להריון קיימת, וזה אמיתי למדי.
על השאלה אם כדאי ללכת עם IVF נמוך AMG, אשר נשאל לעתים קרובות באינטרנט על ידי נשים תכנון ההריון, רק הרופא המטפל יכול לענות, כי, בנוסף AMG, ריכוזים של הורמונים אחרים חשובים, כמו גם בריאות כללית.
הכל על antimuller הורמון (AMG): מתי, למה ואיך לקחת את זה, לראות את הווידאו הבא.