השפעת IVF על בריאות האישה: כל היתרונות והחסרונות
IVF מאפשר זוגות פוריות להיות הורים מאושרים. הפריה חוץ גופית היא אחד ההישגים הגדולים ביותר של הרפואה המודרנית, אולם, כמו בכל שיטה המערבת התערבות אנושית בתהליכים טבעיים, IVF יש את הסכנות והסיכונים. נדבר על ההשפעות של הפריה חוץ גופית על בריאות האישה במאמר זה, שוקל את היתרונות והחסרונות.
תמצית ההליך
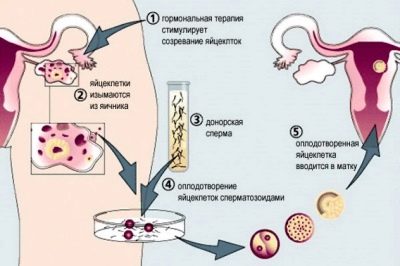
המהות של הפריה חוץ גופית היא כי הרופאים לעזור ליצור את הדבר החשוב ביותר - הפגישה של ביצית וזרע. בכמה צורות של אי פוריות, תהליך זה הוא הבעיה הגדולה ביותר עבור בני הזוג. עם חסימת צינורות החצוצרות אצל נשים, עם כשלים במחזור הווסת שלה, אם הביוץ אינו מתרחש, תפיסה עצמאית אינה אפשרית. אם לגבר יש מעט מדי תאי זרע מנועים או המספר הכולל של תאי הזרע מופחת בצורה קריטית, IVF גם מגיע להצלה.
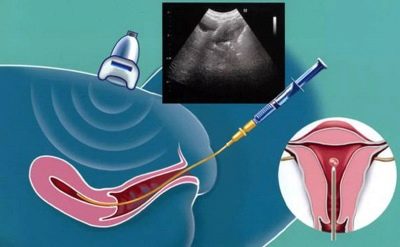
ראשית, אישה עוברת גירוי בשחלות. עם מחזור נורמלי ביום הביוץ, רק ביצה אחת עוזבת את זקיק, רק לעתים נדירות. גירוי עם תרופות הורמונליות מסייע לרופאים לקבל כמה ביצים בוגרות, כדי להגדיל את הסיכויים להפריה והריון מוצלח.
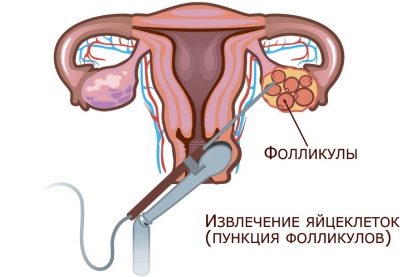
גירוי מבוצע במחצית הראשונה של המחזור החודשי. הרופאים לעקוב אחר התבגרות של זקיקים על ידי אולטרסאונד. כאשר הביצים מתבגרות במידה מספקת, האישה עוברת ניקוב השחלה תחת הרדמה כללית או הרדמה מקומית.
הביצים המתקבלות מופרות במעבדה, ולא בחצוצרות, כמו במקרה של תפיסה טבעית. אחרת, התהליך אינו שונה בהרבה - תאי זרע נמצאים באותו בינוני מזין עם הביצים, ההפריה מתרחשת כתוצאה מכך - ואחרי כמה ימים, רופאים יכולים לומר בוודאות כמה עוברים באיכות טובה שהם קיבלו.
ברחם, אישה נטוע 2, פחות לעתים קרובות 3 עוברי. את השאר, אם בכלל, ניתן להקפיא ולהשאיר cryobank עד הניסיון הבא, אם ההריון לא מתרחשת הפעם.
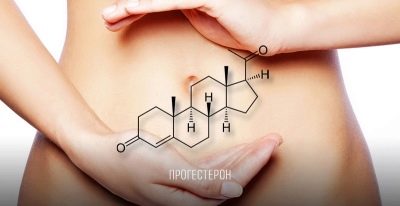
כדי לשמור על רקע הורמונלי מתאים במחצית השנייה של המחזור, אישה עשויה לקבל הורמונים אחרים. אם הורמונים מגרה זקיק משמשים בתהליך הגירוי, אז בתהליך ההמתנה להשתלת עוברים מושתלים, אישה נקבעת תרופות פרוגסטרון, שכן זה הורמון עוזר לשמור על ההריון, כדי להכין את רירית הרחם הרחם להשתלה. פרוגסטרון גם מדכא חלקית את חסינותה של האם לעתיד, כך שהעוברים לא יידחו כזרים.
לפעמים IVF מתבצע במחזור טבעי ללא גירוי מוקדם עם הורמונים. במקביל, הרופאים מקבלים אחד, מקסימום שתי ביצים, ולאחר הפריה הם מעבירים את העוברים לרחם. המחצית השנייה של המחזור מתרחשת גם ללא תמיכה בסמים. באופן טבעי, האפקטיביות של סוג זה של הפריה חוץ גופית נמוכה משמעותית מהיעילות במחזור הממריץ.
לעתים קרובות, שיטה זו משמשת אם ההצלחה לא הושגה בפרוטוקול הראשון מגורה, וביצים קפואות או עוברי cryopreserved נותרו cryobank, מתאים להעברה במחזור חדש.
הפריה חוץ גופית יכולה להתבצע גם באמצעות ביציות התורמים והעוברים, זרע התורם, אך אלה סוגים של הזרעה הזרעה מלאכותית ללא עומס נוסף משמעותי על הגוף הנשי, אחת השיטות המתוארות לעיל, או במחזור מגורה או במחזור טבעי.
בנוסף, ניקוב IVF יכול להיות ארוך וקצר. במשך זמן רב, רופאים לגרום לגיל המעבר מלאכותי - דיכוי פעילות הביוץ במשך מספר חודשים. לאחר ביטול ההורמונים מתחילים להכין את השחלות ב superovulation ואיסוף ביצים. בפרוטוקול קצר, גיל המעבר מלאכותי לא נוצר.
בחירת סוג הפרוטוקול ואופיו היא המשימה של הרופא, המבוססת על מצב בריאות האישה, על ההיסטוריה שלה, על הסיבות לאי פוריות, אם הם מזוהים, וכן על נתונים ממחקרי מעבדה.
השפעות שליליות
תיאורטית, השלכות שליליות על בריאות האישה יכול להתרחש בכל שלב של הפריה חוץ גופית. זה לא הכרחי כי הם באים, אבל כל אישה שמחליטה על הפריה חוץ גופית אפשרי צריך לדעת על היכולות שלהם.
הראשון הוא לשקול את ההשפעה של גירוי הורמונלי לפני הביוץ. בפרוטוקול ארוך, אישה יכולה להרגיש את כל מה שהמין ההוגן מרגיש כשהיא נכנסת לגיל המעבר האמיתי - תחושה של גאות ושפל, כאבי ראש קשים, תנודות במצב רוח, עצבנות, דמעות. לעתים קרובות יש בחילות ואפילו הקאות.
יש לציין כי לא כל הנשים יש סימפטומים גיל המעבר בולטת, לפעמים הם מוחלקים, והכנה הורמונלית עבור הפריה חוץ גופית הוא יותר "אפילו".
גירוי השחלות, אשר מתרחשת נוספת, על פי רצף של ההליך, יכול להיות מסוכן למדי. זה דורש מן הרופא המטפל מידה רבה של ניסיון וגישה אישית בחישוב מינון של הורמונים, את תוכנית הקבלה שלהם. כל תהליך הבשלת זקיק חייב להיות במעקב צמוד. הערכה מתמדת של התגובה של השחלות להורמונים נדרשת. לדברי הרופאים, זה שלב זה פוגע לעתים קרובות בגוף הנשי.
התוצאה המסוכנת ביותר היא תסמונת hyperstimulation השחלות, שבו אישה יש כאב חמור בבטן התחתונה, bloating, בחילה והקאות. Hyperstimulation יכול לגרום דלדול מוקדם של השחלות. לעתים קרובות אישה מתאוששת מאוד בתוך זמן קצר. יש לה התמוטטות עצבים.
ההסתברות של השפעה שלילית של הורמונים היא גבוהה יותר, ניסיונות IVF מגורה יותר נעשים על ידי המטופל. לכן מומלץ לעשות לא יותר מ 5-6 IVF עם גירוי. מומלץ להקפיא את הביצים ואת העוברים כדי לא לנקוט גירוי הורמונלי בכל פרוטוקול.
השלב הבא, אשר עלול להיות מסוכן לאישה, הוא לנקב. אוסף הביצים הבשלות מתבצע בסביבה קלינית עם הרדמה מקומית או כללית. נקב בקיר האחורי של הנרתיק, ואחריו מחט דקה של השחלה מוצצת את התוכן הזקיקי עם הביציות בהווה. התהליך עצמו, אם נעשה בצורה נכונה בתנאים סטריליים, בדרך כלל אינו גורם לסיבוכים. אבל אחרי זה עלול להיות כאב בבטן התחתונה והגב התחתון, בחילה קלה וחולשה במשך כמה ימים לאחר ההליך.
באופן כללי, שלב זה נחשב לאחד הבטוחים ביותר. על פי נתונים רפואיים, סיבוכים של לנקב להתרחש רק ב 0.1% ממקרי IVF. והם קשורים בדרך כלל עם ההפרה על ידי הצוות הרפואי של הדרישות לעיבוד המכשירים ואת תוספת של זיהום במהלך החדרת צינורית.
השלב האחרון של העברה IVF - עובר. זה הכי קשה מכל השלבים.אבל הסבירות של סיבוכים עם זה הוא מינימלי. רק אצל 0.2% מהנשים נרשמות דימומים קטנים לאחר העברת ביצים מופרות. מבחינה פיזיולוגית, המושרה לאחר ההעברה נחשב נורמלי במשך שבועיים לאחר העברת העובר לתוך חלל הרחם.
בשלב של טיפול הורמונלי שלאחר מכן במחזור מגורה, שמטרתו לתמוך בהשתלה ובהתפתחות של הריון, סיבוכים אפשריים רק בצורה של היעדר השתלה או ניתוק של הביצית, אם הוא אפילו הצליח לצרף את השכבה הפונקציונלית של הרחם. זה יכול לקרות אם הרופא בוחר את המינון הלא נכון של פרוגסטרון ונגזרותיו. אם ההורמון הזה בגוף האישה אינו מספיק, הריון לא יכול להתפתח.
תוצאה נוספת של IVF, אשר לא כל הנשים כמו - הסבירות של הריון מרובים. ב 45-60% מהמקרים, כאשר שניים או יותר עוברי נטועים, לפחות שניים מהם ישרדו.
עבור IVF, אתה חייב לענות בכנות על השאלה אם אתה מוכן להולדת לא אחד, אבל שניים או שלושה תינוקות. אם התשובה היא כן, אז אנחנו יכולים בבטחה ללכת על ההליך. אם התשובה היא לא, אתה בהחלט צריך לשוחח עם הרופא את האפשרות של מחדש רק ביצה אחת מופרית, אבל להתכונן לכך שיש לא מעט פרוטוקולים, כי ההשפעה החזוי יהיה גם לחצות.
השפעות ארוכות טווח
יש דעה כי הריון אצל נשים לאחר הפריה חוץ גופית מוצלחת קשה יותר, עם סיבוכים ופתולוגיות. יש בזה אמת. החסרונות של טכנולוגיות הרבייה הם כי הם "כוח" אורגניזם להרות, אשר לא היה עושה את זה בכלל.
זה טבעי שהגוף בכל הזדמנות ינסה להיפטר הריון. לכן, רוב הנשים במידה מסוימת, יש איום של הפלה כמעט במהלך ההריון, ובתקופות מאוחרות יותר - האיום של לידה מוקדמת.
זו הסיבה שנשים לאחר הפריה חוץ גופית מגיעות לגניקולוג מיילד במרפאה לפני הלידה בתדירות גבוהה יותר מאשר נשים הרות שמבינות תינוק בצורה טבעית.
בלידה, גם "הפתעות" לא נעימות אינן נכללות, ולכן רוב הנשים שנכנסות להריון עם הפריה חוץ גופית יעצו שיהיה להן ניתוח קיסרי.
תוצאה נוספת לטווח ארוך, שלא ניתן לומר, היא זעזועים פסיכולוגיים ודיכאון שיכולים לאיים על אישה לאחר מספר ניסיונות כושלים של הפריה חוץ גופית.
לעתים קרובות, אישה עשויה להזדקק לעזרה מקצועית מפסיכולוג, פסיכותרפיסטית, נטילת תרופות הרגעה, היפנוזה. ניסיונות יותר מוצלחים מאחורי הגב, ככל שרמת הלחץ גבוהה יותר, כך מסוכן יותר את התוצאות של הנפש של האישה יכול להיות. ההחלטה על ניסיון נוסף הופכת קשה יותר ויותר, ועובר עוד מכשול קשה וקשה יותר. גם לכך יש להכין מראש.
אונקולוגיה
שאלת הקשר בין הפריה חוץ גופית לבין הופעת הסרטן בנשים לאחר מכן היא חריפה במיוחד. לאחר מותה של ז'אנה פריסקה, שעברה את הפריה חוץ גופית כדי ללדת בן לאפלטון, לאחר מותה של אשתו קונסטנטין קאבנסקי, שגם היא השתמשה בשירותי הרבייה, רבים מאמינים כי הפריה חוץ גופית מייצרת נטייה להתפתחות תהליכים ממאירים בגוף האישה.
נערכו מחקרים רבים, שחלקם מצאו קשר כזה, אחרים לא מצאו קשר כזה. דעתם של אונקולוגים מודרניים היא פשוטה למדי: IVF, באופן ספציפי יותר, מנות גדולות של הורמונים במחזורים מגורה יכול להשפיע על הצמיחה וההתקדמות של גידולים קיימים. לעיתים קרובות, לא ניתן לזהות אותם בשלבים המוקדמים, וגידולים רבים (למשל, סרטן השד), להיות תלויים בהורמון, מתחילים להגדיל באופן פעיל לאחר הלידה.
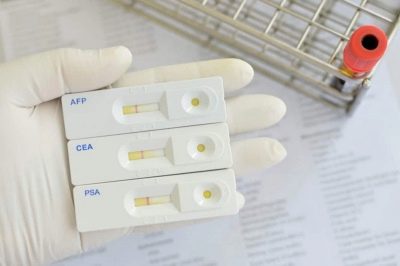
מחקרים שנעשו לאחרונה הראו שבנשים בריאות, גם לאחר מספר מחזורי גירוי, סרטן הראשוני אינו מתפתח. עם זאת, אתה צריך לשים לב יותר לבריאות שלך. בין הפרוטוקולים, אם הראשון והשני נכשל, מומחים ממליצים לתרום דם עבור סמנים הגידול על מנת להבחין בתהליכים מתחילים בזמן, אם הם מתרחשים.
במקרה זה, האישה תצטרך לקחת הפסקה, להיות מטופלים על אונקולוגיה, ואז שוב להתייחס מומחה פוריות - לאחר סרטן, אם IVF הוא נרפא בהצלחה, זה לא התווית.
הזדקנות מוקדמת
זו עוד בעיה בוערת שמדאיגה נשים רבות. הוא האמין כי נשים שחוו IVF, גיל המעבר מתרחשת קודם לכן. מחקרים בנושא זה לא מספיק, כי IVF התחיל לעשות רק לפני 40 שנה. הנשים הראשונות שעברו הזרעה מלאכותית והפכו לאמהות בזכותו לא עקבו אחר זמן המנופאוזה. הדור השני של אמהות אקולוגיות, שהוא מספר גדול יותר, מראה כי התחלת גיל המעבר הקשורים לגיל שונה עבור כולם.
ואכן, טיפול הורמונלי, במיוחד אם הוא חוזר על עצמו, מדלדל את השחלות, שמורת השחלות, הניתנת על ידי הטבע לאישה במשך כל חיי הפוריות שלה, מסתיימת מהר יותר. על פי הערכות, מספר נשים לאחר הפריה חוץ גופית יש גיל המעבר עד 40 שנים. עם זאת, ישנם רבים שיש להם גיל המעבר רק קרוב ל 50 שנים.
באופן כללי, הסיכוי של גיל המעבר מוקדם הוא לא כל כך מפחיד עבור נשים חולמות על אמהות. בדרך כלל, הסיכוי כי חודשי יפסיק מוקדם יותר הוא לא מאוד מביך, כי המשימה הרבייה של האישה תושלם.
הפרעות אנדוקריניות
הוא האמין כי הפריה חוץ גופית היא מזיקה מאוד לבריאות בלוטת התריס ואת תפקוד תקין שלה. יש בזה אמת. במהלך גירוי, אישה מקבלת כמות כזו של הורמונים שהגוף שלה צריך "להיפטר" במצב חירום, כי בחיים הרגילים, כמות כזו של חומרים הורמונליים מיוצרים על ידי גוף האדם מחוץ פרוטוקול IVF.
כתוצאה מכך, הפרעות אנדוקריניות שונות יכולות להתרחש, ובלוטת התריס סובלת לרוב. ייתכן גם שיש בעיות עם קליפת האדרנל, עם בלוטות אנדוקריניות אחרות. אפשר לתקן תוצאות כאלה. העיקר הוא להתייעץ עם אנדוקרינולוג בזמן כדי לקבל טיפול מתקנת. אם הבעיה האנדוקרינית מתגלה מוקדם ומטופל כראוי, אז זה יכול להיות מנוהל ללא תוצאות לטווח ארוך ב 95% מהמקרים.
בעיות לב וכלי דם
לפעמים את ההשפעות של גירוי הורמונלי יש הדים שליליים לגבי הפרעות במחזור הדם האפשרי, מחלות כלי הדם, הפרעות קרישת דם, כמו גם התפתחות של קרדיומיופתיה - חולשה של שריר הלב. יש לציין כי תוצאות כאלה מתרחשות בתדירות נמוכה יותר מאשר הפרעות אחרות, והם ניתנים לתיקון בקלות על ידי המטפל והקרדיולוג.
טיעונים על תהליכים בלתי הפיכים בגוף של אישה לאחר הפריה חוץ גופית (מוצלח או לא מוצלח) הם בדרך כלל לא ניתן. כמו כל דבר חדש, בהפריה חוץ גופית יש תומכיה ומתנגדיה. זהו השני עבור כמה שיקולים (דתיים, כלכליים, חברתיים) כי קיומם של מיתוסים שליליים על הפריה חוץ גופית הוא מועיל למדי, אשר הם להתחמם ולתמוך בכל דרך.
תוחלת החיים
המגוחך ביותר של מיתוסים אלה הוא תוחלת החיים לאחר הפריה חוץ גופית. מישהו חשב כי נשים לאחר ההליך לחיות לא יותר מ 11 שנים. תוחלת החיים של טיפול הורמונלי עם הפריה חוץ גופית אינה משפיעה. זה יכול להפחית את המחלה, את השימוש בהרדמה, למשל, בעת ביצוע ניתוח קיסרי, אבל אין קשר ישיר מוכח שוב.
תשובותיהן של נשים בהקשר זה הן חד-משמעיות - יש נשים שגידלו את בני הנוער שלהן, נולדו ונולדו דרך הפריה חוץ גופית.יש נשים שהפכו לסבתות - הילדים האקולוגיים שלהן גדלו זה מכבר והפכו להורים בעצמם (אגב, לאחר שהגיבו באופן טבעי). לכן, לומר כי החיים של אישה יהיה מוגבל איזשהו מסגרת זמן הוא טועה ואפילו טיפש.
מסקנות
אם בעל ואשה מתכוונים ללכת על הפריה חוץ גופית, אתה צריך לדעת על הסיכונים, אבל זה נעשה בצורה הטובה ביותר בצורה מתורבתת - לאחר שדנו הכל עם הרופא. למרבה הצער, כמה אנשים סומכים על דעתם של מקורות לא ידועים כל כך שהם עלולים לנטוש את האפשרות להפוך להורים בגלל הפחד של התוצאות, אשר מוגזמים לעתים קרובות.
על מה ההשלכות של הגוף עשוי להיות לאחר ההליך IVF, לראות את הווידאו הבא.