למה cordocentesis במהלך ההריון ומה זה מראה?
שיטות אבחון פולשניות במהלך ההריון לגרום הרבה שאלות ודאגות. אבל לפעמים בלעדיהם אי אפשר לקבל מידע אמין על מצב התינוק, אשר להיות bred על ידי אישה. אחת השיטות האלה היא דיוק גבוהה cordocentesis. נדון במה הסקר הזה ומה הוא מציג במאמר זה.
מה זה
אבחון טרום לידתי פולשני הוא ניסיון של אדם להסתכל אל הלא נודע, לגעת בסקרמנט. בעבר, זה היה בלתי אפשרי ובלתי מתקבל על הדעת, אבל עכשיו יש שיטות שמאפשרות לך ללמוד הרבה על התינוק, גם אם זה היה יזום רק לפני כמה חודשים.
שיטות פולשניות של קבלת מידע על בריאות הפירורים קשורות תמיד עם החדירה לתוך חלל הרחם זמן רב לפני הלידה.
ישנן דרכים שונות לברר האם התינוק בריא - cordocentesis, מי שפיר, ביופסיה chorionic ואחרים. הם מתבצעים בזמנים שונים שונים בחומר זה נלקח לניתוח גנטי.
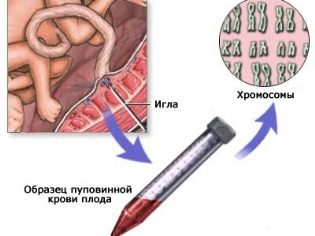
במקרה של מי שפיר, נוזל מי השפיר (נוזל מי השפיר) נלקח, ביופסיה של כוריוניק נלקח עם חלקיקים של קרום העובר. Cordocentesis הוא אוסף של דם טבורי העובר.
סקרנות מופרזת היא תמיד ענישה. חוק זה חל גם על אבחון פולשני. כל השיטות שלה לא יכול להיחשב בטוח לחלוטין, ההסתברות של סיבוכים היא תמיד שם, וזה המחיר ששולם עבור מנסה להערים על הטבע. אבל את הערך של המידע שהתקבל אין כמוהו. אין אבחנה אחרת ניתן להשוות עם אחד פולשני.
אם בריאותו של תינוק גורמת לשאלות מרופא שצופה באישה הרה, אם בדיקות בדיקות קונבנציונליות מראות תוצאה גרועה, הסיכון להולדת תינוק עם הפרעות ברוטו כרומוזומליות הוא גבוה, שיטות פולשניות יכולות לענות במדויק על השאלה העיקרית - האם התינוק בריא.
ההליך של cordocentesis מהשבוע ה -18 להריונה. לעתים קרובות זה נעשה בו זמנית עם מי שפיר כדי לקבל כמות גדולה יותר של חומר השייך ישירות לתינוק, עבור מחקר מפורט במעבדה הגנטית.
למי
בהתחשב בכך ששיטות פולשניות יכולות להיות מסוכנות לחייו של הילד ולבריאותה של האם הצפויה, הקרדו-סינתזה אינה אחת מהמחקרים שאישה יכולה למלא מרצון החופשי והרצון החופשי שלה.
במשך זמן רב ולא בטוח התהליך. נדרשים אינדיקציות רפואיות קפדניות. לרוב, נשים הרות נשלחות אל Cordocentesis שבו סמנים של הפרעות כרומוזומליות זוהו במהלך ההקרנה של הראשון (או) השני trimesters.
בדיקות דם ביוכימיות, כמו גם סריקת אולטראסאונד של העובר בטרימסטר הראשון והשני, יכולות לקבוע אי-תקינות הטבועות באחת או יותר מהפתולוגיות. במקרה זה, האישה מסופקת כי יש לה סיכונים גבוהים של ילד עם תסמונת טרנר או תסמונת דאון, עם מחלת אדוארדס, עם התפתחות חריגה של המוח, חוט השדרה.
רבים ממחלות אלה ו anomalies להוביל למוות של ילד או ברחם או לאחר הלידה.עם כמה פתולוגיות, למשל, עם תסמונת דאון, אתה יכול לחיות מספיק זמן.
לאמא העתידית ולמשפחתה יש כל זכות לדעת האם התינוק בריא, כמו גם הזכות להחליט בעצמם אם לעזוב ילד כזה או לבצע הפלה מסיבות רפואיות. הבחירה קשה, כואבת, אבל הרבה יותר קשה - הלא ידוע עד הלידה. לכן, נשים מוצעות cordocentesis.
גם אם ההקרנה המתוכננת לא חשפה סימני אזהרה, לאישה יש כבר ילד עם מחלה גנטית במשפחה, או היסטוריה של לידה, שבמהלכה נולד התינוק עם אנומליות התפתחותיות, היא תתבקש גם ללכת למרכז הלב.
נשים עם מחלות כרומוזומליות, כמו גם במקרה של פתולוגיות כאלה של קרובי משפחה של הבעל, גם לקבל הפניה לנוהל.
קורדוקנטזיס במקרים מסוימים נרשם לנשים בהריון שסבלו בעבר מפלות רגילות, הולידו ילדים מתים שהיו להם 2 הפלות או יותר ברציפות, עם חשד למומופיליה של העובר, זיהום תוך רחמי וסמלים של מחלת ריאות.
לפעמים יש צורך בהליך הדומה לטכניקת ההוצאה להורג כדי לבצע עירוי דם לילד שטרם נולד בדרך זו, וכן להכניס תרופה חיונית למחזור הדם שלו.
הצורך של Cordocentesis נחשב על ידי כמה מומחים. מיילדות-גינקולוגים וגנטיקה רפואית נכללות בוועדה. אם לאחר בחינת כל הנסיבות של ההיסטוריה הרפואית, הם מקבלים החלטה חיובית, מוסדות מיוחדים לבריאות, בעיקר מרכזים רפואיים וגנטיים המורשים לאבחון פולשני, ייקחו את החומר וינתחו אותו.
איך זה הנוהל?
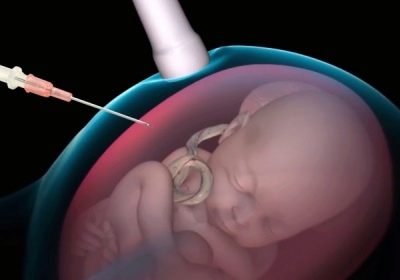
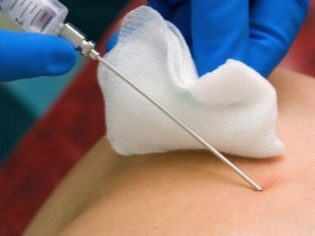
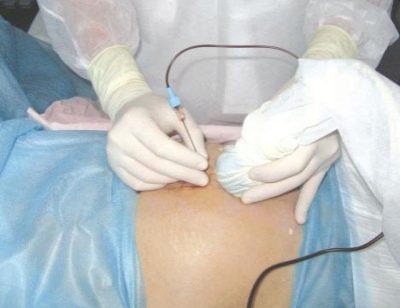
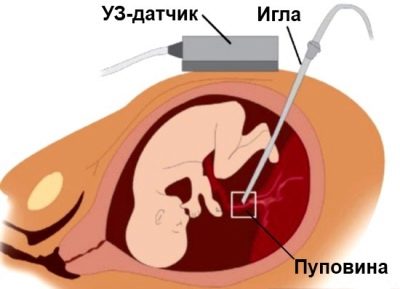
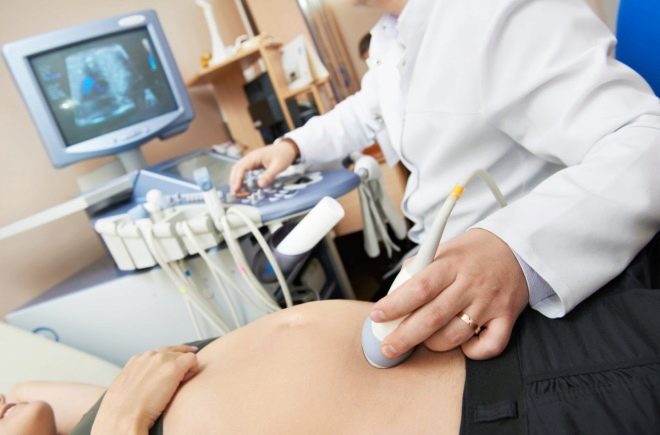
בתנאים נייחים סטריליים, אישה היא פירסינג דרך דופן הבטן מול המקום שבו חבל הטבור מונח על השליה. ניקור כזה מאפשר לך לבצע את איסוף דם טבורי.
בדרך כלל 1-2 מ"ל הוא מספיק.במקרים מסוימים, נפח הדם הטבורי נלקח הוא גדל ל 5 מ"ל. הרדמה, אשר כל כך מפחד נשים בהריון, אינו נדרש. מספיק הרדמה מקומית.
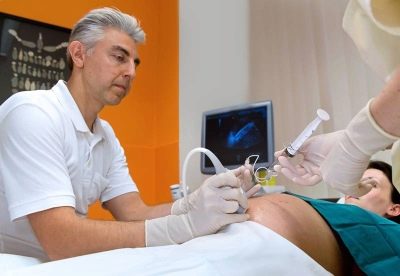
כדי להבין טוב יותר איך מרגיש את הפירורים, את כל התהליך מלווה תצפית מתמשכת של אותו באמצעות חיישן סורק אולטרסאונד. כל התהליך של ניטור הוא פיקוח, תצפית נמשכת זמן מה לאחר השלמת cordocentesis.
אם cardocentesis מבוצע על טווח ארוך, לאחר 29 שבועות, Cardiotography נוסף (CTG) מבוצע בו זמנית עם אולטראסאונד. זה מאפשר לך לקבל תמונה מפורטת יותר של מה קורה בתוך הרחם.
מחט לנקב ארוכה הוא הציג לעקוף את השליה, אלא אם כן צוין אחרת, לתוך האזור של חבל הטבור ושליה. עבור מניפולציות, מכשירים מיוחדים המשמשים את מתאם לנקב מחובר עם חיישן אולטראסאונד, המחט ממוקמת ביד אחת של הרופא, ואת החיישן של השני.
לפעמים cordocentesis מבוצע על ידי שיטת שתי מחטים, בעוד מי השפיר נלקח גם. רצף הפעולות כולל את הדגימה העיקרית של נוזל מי השפיר, ולאחר מכן חיבור המחט השנייה להעביר אותו אל כלי הטבור ולקחת דם טבורי לניתוח. עם שיטת מחט אחת, יש מחט אחת לקחת מים דם טבורי.
על יום או יותר, אם הנסיבות מחייבות זאת האישה תהיה תחת פיקוח של רופאים, התבוננות מנוחה במיטה. אחרי זה, היא יכולה ללכת הביתה ולחכות לתוצאות של המעבדה הגנטית. וכאן השאלה החשובה ביותר היא כמה זמן זה ייקח.
Cordocentesis היא אחת השיטות המהירות ביותר של אבחון פולשני, כי זה לא צריך לגדול שום דבר מדגם בחממה, כי הדם הוא חומר סיים. המחקר נמשך לא יותר מחודש וחצי.
הכנה להליך
הכנה עבור cordocentese מראש אינו הכרחי.מן האם בעתיד לא נדרש לא דיאטה ולא אמצעים מקדימים אחרים, למעט משלוח של בדיקות חובה במקרה זה. הם משוחררים מיד לאחר קבלת ההחלטה על Cordocentesis נלקח, אישה חייבת להיכנע להם לפני יום של מניפולציה מתוכננת.
מומלץ בדרך כלל לבצע "סט" סטנדרטי של בדיקות מעבדה - בדיקות שתן ובדיקות דם, דם עבור RW ו HIV מצב, הפטיטיס B ו- C, וכן הפרשות בנרתיק לקביעת microflora.
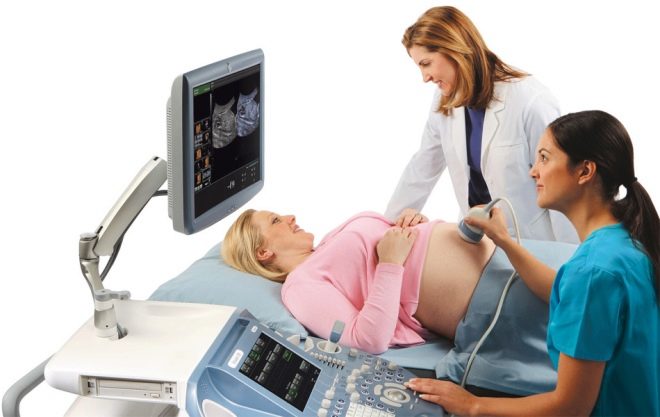
לאחר אשפוז, אולטרסאונד מומחה מבוצע לראשונה, אשר המשימה היא לקבוע את המיקום של התינוק, שליה, חבל הטבור.
אם "המושב התינוק" ממוקם על הקיר האחורי, את cordocentesis יהיה ארוך יותר וקשה יותר, זה ידרוש ניסיון מסוים מהרופא כדי לא לפגוע בתינוק עם מחט. לכן, טקטיקות ואסטרטגיה נקבעת על ידי הרופא מראש על בסיס אולטראסאונד מפורט.
יכולות אבחון
האפשרויות של Cordocentesis הם רחב. ההליך מאפשר לקבוע עם דיוק רב האם לילד יש אחת מהפתולוגיות הבאות:
- הפרעות כרומוזומליות הקשורות להפרת מספר הכרומוזומים בצמד מסוים. מספר לא מתאים של כרומוזומים ב -21 זוגות מוביל לתסמונת דאון, ב -18 זוגות - לתסמונת אדוארדס, ב -13 זוגות - לתסמונת פאטו, וכו '. הקאריאוטיפ מאפשר לחשוף קריוטיפ מעורב של העובר, קבוצה כפולה או כפולה של כרומוזומים.
- מחלות תורשתיות שאינן קשורות לכשלים כרומוזומליים. כאלף מחלות כאלה ידועות ברפואה, וכ -950 מהן מזוהות מסכום זה, תוך שימוש בשיטות המדויקות ביותר, אלה הסיסטיק פיברוזיס הנפוץ ביותר, ניוון דושן, גרנולומטוזיס כרונית, "מחלת מלכות" - המופיליה ועוד.
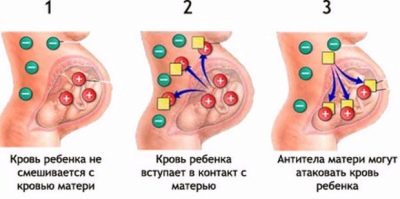
- מחלת ריזוס חמורה, שבמהלכה הילד יכול לפתח GBP (מחלה המוליטית). אם גורמי ה- Rh (לעתים קרובות יותר סוג הדם) של האם והילד שונים, והאם היא רשלילית, אזי תחילתו של הסכסוך החיסוני שבו נוגדנים בדם של האם מבקשים להרוס את תאי הדם האדומים של העובר, כך קובע מבחן הדם של טיגדן נוגדנים.
- אי אפשר לאשר את ה- PFS אפילו באולטרסאונד, אם כי דיאגנוסטיקן מנוסה יכול לראות סימנים מסוימים לקונפליקט. כדי לתת תשובה מדויקת, כמה חמור הוא מצבו של הילד, יכול רק cordocentesis.
- דם טבורי יקבע את הקבוצה ואת גורם Rh של הילד, לברר מה היא רמת הבילירובין, אם הילד יש מחלה hemolytic ובאיזה צורה זה קורה.
זיהומים תוך רחמיים
אם התוצאה של הניתוח מאשרת שלילד יש פתולוגיה מסוימת, אז זה נחשב אמין למדי, אבל אם התוצאה של קרדוקנטסיס מפריך את החשדות, אז אין ערובה כי התינוק הוא 100% בריא, אבוי, לא כל הפתולוגיות גנטיות שידועות לרפואה .
עם זאת 100% ערבויות בריאות אינן מסופקות על ידי כל אבחון., ואפילו לאחר הלידה, שאלת בריאותם של הפירורים עשויה להישאר פתוחה.
מתי האבחנה היא התווית?
כמו כל הליך אבחון אחר, ל- Cordocentesis יש התוויות נגד. בנוכחותה האבחנה לא תבוצע על ידי אישה:
- הבדיקה נדחית זמנית בשל מחלות זיהומיות כלשהן באם הרה, עם עלייה בטמפרטורת הגוף שלה, עם החמרה של מחלות כרוניות, ולא משנה אילו איברים או מערכות מושפעות.
- הנוהל לא יכול להתבצע כאשר אישה יש dermatological, זיהומיות או נגעים אחרים של העור על הבטן, במיוחד במקום שבו הוא אמור לנקב. ראשית, האישה תצטרך לעבור טיפול ולהיפטר ממחלות עור.
- קורדוקנטזה לא יכולה להיעשות אם אישה מאובחנת עם איום של הפלה.אין זה רק פריקה דמויית דם או דם דמויית הנרתיק, אלא גם סימנים לכך שרק רופאים רואים - על אולטרסאונד זה עיבוי ועיבוי של קיר הרחם, ניתוק חלקי של השליה, על בדיקה "ידנית" - החלקה וקיצור צוואר הרחם.
- אם לאישה יש בעיות עם צוואר הרחם, היא קצרה או ארוכה, הלוע הפנימי או החיצוני שלה נפתח מעט, האישה לא רק מאוימת עם הפלה, אלא גם חוסר צוואר הרחם, cordocentesis הוא התווית.
- זה בלתי אפשרי לבצע אבחון פולשני עם שליה previa, אשר הושלם.
- גידולים, ציסטות, fibroids הרחם הם גם התווית נגד טבורית חוט טבורי.
סיבוכים אפשריים
ההסתברות של סיבוכים במהלך cordocentesis קיים. אישה הזהירה אותם מראש. ורק אחרי שהיא יודעת על כל ההשלכות האפשריות תיאורטית, היא תוצע לחתום על הסכמה מדעת לנוהל או לסירוב.
יש דעה פופולרית בקרב אנשים שאבחון פולשני הוא מסוכן מאוד לילד, ומניפולציות דומות כמעט דרך סוף אחד בהפלה ומוות של תינוק.
למעשה את הנזק של פרוצדורות אבחון פולשני הוא מוגזם מאוד. אכן, הסיכון כי קרום העובר יהיה נגוע כתוצאה של לנקב הוא זהה הסיכון של הפלה לאחר מכן, אבל על פי נתונים רפואיים רשמיים, הוא כ -5%.
במציאות, הפלה מתרחשת בכ -1.5% -2% מהמקרים. שאר הנשים מצליחות לספק טיפול רפואי הולם ונכון עם הריון.
בין סיבוכים אפשריים אחרים של Cordocentesis נמצאים:
- דימום פוסט טראומטי שנגרם כתוצאה מחשיפה לחבל הטבור במהלך נקב. אם נעשה שימוש במתגי ניקוב עם מחטים בקוטר גדול, ההסתברות עולה. אם הדימום נמשך לא יותר מאשר כמה דקות לאחר סיום המניפולציה, זה נחשב נורמלי. דימום ארוך זקוק לטיפול דחוף ומיומן.
- היווצרות של hematoma באתר לנקב. זה עשוי ליצור אולטרסאונד סריקה, אשר תתבצע קצת מאוחר יותר. אל תפחד, כי hematomas קטן לא להפריע להתפתחות וצמיחה של התינוק, את הפונקציות של השליה לא נפגעות.
- הדם של הילד במהלך Cordocentesis ובדקות הראשונות אחרי זה יכול להיכנס הדם האימהי. זה יכול לגרום לסכסוך חיסוני אצל האם.
- הרעה ברווחת הילד. לסיבוך זה יש מוזרות פיזיולוגית של כל כלי הדם, כולל חבל הטבור, לעווית במהלך הפציעה.
כאשר כלי הדם הטבוריים נקבים, עווית של כל מחזור הדם מתפתחת, וכתוצאה מכך, הילד עלול להתחיל לחוות מחסור חמור בחמצן.
על אולטרסאונד או CTG, זה בא לידי ביטוי ברדיקרדיה - הלב של התינוק מתחיל להכות לאט יותר. לרוב, הגוף של הילד יכול לפצות על חוסר חמצן זה.
אם לפני Cordocentesis בעתיד, אמא בעתיד אובחנה עם חוסר השליה שליה, היפוקסיה העובר, עוויתות פיזיולוגיות כאלה עלולים לגרום להפרעות חמורות.
הסיכונים של תוצאה שלילית להגדיל אם האישה מסתירה כל מחלות כרוניות מהרופא, אם מחקר ראשוני על אולטראסאונד בוצעה בצורה גרועה, ואם הכישורים של הרופא Cordiocentesis להשאיר הרבה כדי להיות הרצוי.
ההיריון פחות בזמן לנקב, כך גדל הסיכוי לתוצאות טרגיות חמורות - מותו של התינוק.
ההשלכות עלולות להיות חמורות אם במהלך הקרדוקנטזיס מתרחשת תערובת של דם האם ושל העובר, שונה באביזרי ריזוס במקרה של סכסוך קיים. חסינות אימהית תגיב מיד על כך על ידי שחרור כמות עצומה של נוגדנים, והילד עלול למות ברחם או להיוולד עם נגעים רעילים חמורים של הכבד והמוח.
לעתים רחוקות, אבל זה קורה כי מחט לנקב ארוכה מכני פצעים העובר, גורם לקרע של נוזל מי השפיר. קורדוקנטזה מסוכנת יותר לילד מאשר לאמו, ולכן לאישה יש תמיד זמן לשקול את כל הסיכונים ולהסכים או לא להסכים על הליך פולשני.
הסתברות של שגיאה
האפשרות של טעות ב- cordocentesis היא קטנה, אך היא קיימת וקשורה בעיקר לגורם האנושי. אם מסיבה כלשהי הרופא עושה טעויות טכניות בתהליך לנקב, אז הבדיקה עשויה לא לקבל את הדם הטהור של העובר, אבל תערובת של הדם שלה עם האם, ואז התוצאות לא יהיה אמין. אם הגדר מבוצעת נכונה נכונה, אז הדיוק של האבחון הוא כ -99%.
בדיקה שגויה היא בעיקר שלילית כוזבת (לעובר יש מחלה, אבל ניתוח לא אישר את זה), יכול להיות בשל שימוש באיכות ירודה או ריאגנטים פג על ידי טכנאי מעבדה. אחוז זה של שגיאות אינו עולה על 0.02%.
אלטרנטיבי
אבחון DNA טרום לידתי של פתולוגיה כרומוזומלית היא חלופה אידיאלית לשיטות פולשניות. הניתוח בטוח לעובר בהריון, זה נעשה בשבוע ה -9 של ההריון.
רק לאחר שעבר את הדם הוורידי שלו, אתה יכול לגלות את הסיכון לפתח תסמונת דאון ועוד חריגות כרומוזומליות בעובר, כמו גם את המין של הילד שטרם נולדו.
הניתוח מבוסס על העובדה כי 5-10% של דנ"א העובר מסתובב בדם של האם, ומבחן זה מוציא דנ"א עוברית מדם של אישה בהריון, אשר מנותח באמצעות הטכנולוגיה העדכנית ביותר. ניתוח זה הוא שילם, ככלל, עלויות יותר מ 30 000 r.
ביקורות
מי שרק מחליט אם להסכים למעבר של קרדוקנטזה צריך להיות קשוב יותר למשוב שהנשים הרות השאירו בפורומים שונים של נשים והורים.
לעתים קרובות מאוד, אתה עשוי להיתקל ביקורות כי ההליך היה מבוזבז - ניתוח נכשל, כי החוקרים לא הצליחו "לגדל כמה תאים" במעבדה. ברור, האימהות שכתבו ביקורות כאלה מבולבלות מי השפיר והקרדוסנטזה, כלומר, הם לא ממש הבינו מה ואיך נלקחו לניתוח.
עם בדיקת מי שפיר, תאי האפיתל של התינוק הנמצאים במי השפיר אכן טופלו במעבדה במשך זמן רב למדי, ואין כל ערובה לכך שמספר התאים שבמים שצולמו לצורך ניתוח יספיק שהם יגדלו בתקשורת מזין. כאשר Cordocentesis, שום דבר לא גדל בשום מקום. הדם פשוט נשלח לניתוח גנטי.
לכן, כדי להשיג את התוצאה של "ניתוח נכשל" עם שיטה זו לא נראה שום אפשרות. בהתחשב בלבול זה, יהיה קל יותר להבין אילו ביקורות לתת תמונה מדויקת יותר של ההליך.
באופן כללי, נשים בהריון טוענים כי הכל הולך בצורה חלקה. רגע מביך ביותר הוא מחכה לנקב, זה קשה מבחינה פסיכולוגית עבור רוב האמהות. המחקר נמשך, לדברי נשים, לא לזמן רב - מ 10 עד 20 דקות. אחרי יום זה בהחלט אפשרי לחזור הביתה.
תוצאות הניתוח, על פי הסקירות, שונות, שליליות, ולמרות זאת, חיוביות, כאשר המחלה אכן מאושרת. יש פחות נשים שהחליטו לעזוב את הילד מאשר אלה שמחליטים להשתמש בזכות החוקית להפסיק הריון מסיבות רפואיות. זו החלטה קשה וקשה, לשפוט מישהו על בחירה זו או אחרת היא משימה חסרת תודה.
העיקר הוא שהניתוח, על פי הנשים עצמן, מאפשר להבהיר, שכן שיטות אחרות רק מנוגדות על ידי השערות שמהן סבלו מערכות העצבים של האם והעובר.
לקבלת מידע על אופן ההתקרבות, ראה את הסרטון הבא.