ניתוח HCG במהלך ההריון: שיעורי שבועי תמליל
הניתוח עבור hCG הוא אחד הראשונים עבור אישה הולך להיות אמא. הוא נעשה בבית ובמעבדה, הוא נשפט על ידי התוצאות של ההריון, תקופת ההריון, ואפילו אם התינוק בריא.
מה זה ניתוח מייצג, איך זה נעשה, איך להבין את התוצאות שלה ומה לעשות במקרה של חריגות מן הנורמות, נספר במאמר זה.
מה זה?
לאחר ההפריה, הבלסטוציסט, הנמצא בחלוקה מתמדת, נע אל תוך הרחם, אשר במשך תשעת החודשים הבאים יהפוך ל"בית "לתינוק. מסלול זה עובר דרך הצינור לוקח בממוצע בין שישה עד שמונה ימים.
אם המטרה הושגה בהצלחה, ביצית מופרית מקבל הזדמנות "לתפוס" את אנדומטריום הרחם מרכך על ידי פרוגסטרון. תהליך זה נקרא השתלה.
זה מהרגע הזה בתוך העתיד אמא מתחילה לייצר הורמון מיוחד. הוא מיוצר על ידי מבנים עובריים, בפרט, סיסית. לכן, החומר נקרא גונדוטרופין כוריוני אנושי, ובצורה מקוצרת - hCG (הכרות רפואית מותרת הן FSHA, GPHA, GPHA1, HCG, LHA, TSHA).
הפונקציה הפיזיולוגית של ההורמון הזה, כמו גם כל ההורמונים הגונדוטרופיים, היא הסדרת תפקוד בלוטות המין. בקשר עם תחילת ההריון, הם חייבים לייצר הורמונים ספציפיים וחומרים ספציפיים כדי שהעובר יקבל את התנאים האופטימליים ביותר לצמיחתה ולהתפתחותה.
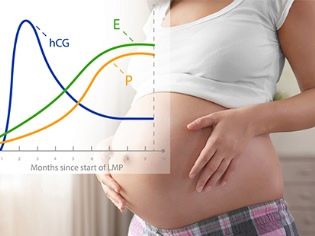
הריכוז של החומר בדם של האם לעתיד גדל בהתמדה, עלייה מתרחשת כל יומיים. שיא hCG מגיע כ 12 שבועות של הריון, ואז הוא מתחיל לרדת בהדרגה, שכן בהורמון זה אין עוד צורך דחוף בהתפתחותו של הילד - תינוקות רבים ושיליה שמתחילים לייצר הורמונים רבים מתחילים לייצר.
המבנה הכימי של ההורמון מבוסס על שתי יחידות משנה - אלפא ובטא. אלפא (α) חוזרת לחלוטין על יחידות דומות של הורמונים נשיים רבים אחרים, ולכן היא אינה בעלת ערך אבחוני. אבל את הבטא של hCG (β משנה) אין סוג משלה, זה שונה מכל הורמונים אחרים. היא מבוססת על זה ועל בדיקות מעבדה קיימים בדיקות בית עבור hCG.
חשיבותו של חומר זה לזרימת נשיאת תינוק אינה מוטלת בספק. תחת השפעת גונדוטרופין כוריוני, הקורפוס לוטום אינו נספג, כפי שקורה בדרך כלל בסוף המחזור אצל נשים לא בהיריון, אך הוא נשמר ומשמש כמקור להורמונים החשובים ביותר, פרוגסטרון ואסטרוגן. בעוד 12 שבועות, השליה תישא את תפקוד הקורפוס לוטאום, אך בשלושת החודשים הראשונים להריון אין חלופות.
תחת השפעת hCG, קליפת האדרנל מתחיל לייצר באופן פעיל כמות יותר מהרגיל של glucocorticoids. זה עוזר לגוף של האם יותר לשרוד את הלחץ החזק ביותר, שהוא הריון.
חסינות תחת הפעולה של חומרים אלה מתחיל להיות מדוכא במקצת, אשר מאפשר לתינוק לא להידחות.כל מה שאומרים, והעובר קשור רק למחצה לאורגניזם של אמא, והחצי השני של המערכת הגנטית שלו הוא זר להגנה החיסונית שלו. אם החסינות אינה "להקל", הוא יראה את העובר כאובייקט זר ויעשה הכל כדי להיפטר ממנו.
מעט מאוחר יותר, כאשר השליה הצעירה מופיעה, ההורמון הגונדוטרופי הכורי בכל דרך תורם להתפתחותו, משפר את מבנהו, הופך אותו ליותר פונקציונלי.
HCG נמצא לא רק בהריון, הורמון יכול להיות נוכח בכמויות קטנות הן גברים והן נשים שאינן בהריון. הגידול של ההורמון בקטגוריות אלה של חולים נחשב סימן פתולוגיה., בדרך כלל גידולים אונקולוגיים או שפירים. עם זאת, במהלך ההריון, את החשיבות של gonadotropin ניתנת שונה למדי.
סוגי מחקר, אמינות
מחקר על HCG הוא בית ומעבדה. קביעת נוכחות של תת יחידה β חופשי בבסיס המוכר המוכר קונבנציונאלי בדיקות הריון.
בדיקות מעבדה ניתן לבצע עם דגימות דם דגימות שתן. בדם, כמות החומר ההורמונלי הגונדוטרופי עולה מוקדם יותר מאשר בנוזל המופרש על ידי הכליות, ולכן כדי לגלות אם יש הריון בכלל, במונחים המוקדמים ביותר, סביר להניח כי בשל בדיקות מעבדה של דגימת דם.
במחקר מעבדה, עקבות של תת-יחידות משנה של ביתא-hCG נקבעות בסרום הדם או בנוזל המופרש על ידי הכליות.
אם אתה יודע את רמת gonadotropin מגדילה בערך כל יומיים, הגדלת כ פעמיים, מתברר כי יום לאחר ההשתלה אין שום דרך לגלות אם ההריון התרחש או לא.
אבל כבר לאחר 4-6 ימים לאחר ההשתלה, עובדת ההיריון תהיה ברורה לטכנאי המעבדה.
ההורמון נכנס לשתן מהדם כאשר הריכוז שלו הופך להיות גבוה מספיק. לכן, כדי לבצע בדיקות מהירות מבית המרקחת הקרוב או חנות לפני העיכוב מתחיל, אין טעם.
כדי להבין כיצד רמת gonadotropin גדל, אתה צריך לדמיין את המספר הממוצע על ידי ימים שחלפו מאז הביוץ הצפוי של האישה. שחרור הביצית מתרחש בערך ביום הי"ד של המחזור (אם לאישה יש תקן 28 יום). אם המחזור נמשך קצת יותר, למשל, שלושים יום, אז הביוץ בדרך כלל נופל ביום 16.
מרגע זה מתחיל הספירה לאחור של מה שנקרא DPO (אלה הם ימים לאחר הביוץ). אנו זוכרים כי הבלסטוציסט מושתל רק עבור 6-8 ימים, ולכן ב 5 ימים הראשונים את רמת hCG לא ידבר על נוכחות של ההריון, ובכלל לא לדבר על שום דבר.
מרגע ההשתלה, בתנאי שהעובר מעוגן היטב, הדינמיקה תהיה משהו כזה:
גידול גונדוטרופין כוריוני בתחילת ההיריון:
זמן ממחצית האמצע | מספר ממוצע | סף של סובלנות נמוכה | סף מרבי מותר |
7 DPO | 4 | 2 | 10 |
8 DPO | 7 | 3 | 18 |
9 DPO | 11 | 5 | 21 |
10 DPO | 18 | 8 | 26 |
11 DPO | 28 | 11 | 45 |
12 DPO | 45 | 17 | 65 |
13 DPO | 72 | 22 | 105 |
14 DPO | 105 | 29 | 170 |
15 DPO (התחלה עיכוב) | 160 | 39 | 270 |
16 DPO | 260 | 68 | 400 |
17 DPO | 410 | 120 | 580 |
18 DPO | 650 | 220 | 840 |
19 DPO | 980 | 370 | 1300 |
20 DPO | 1380 | 520 | 2000 |
21 DPO | 1960 | 750 | 3100 |
22 DPO | 2680 | 1050 | 4900 |
23 DPO | 3550 | 1400 | 6200 |
24 DPO | 4650 | 1830 | 7800 |
25 DPO | 6150 | 2400 | 9800 |
26 DPO | 8160 | 4200 | 15600 |
27 DPO | 10200 | 5400 | 19500 |
28 DPO (עיכוב של שבועיים) | 11300 | 7100 | 27300 |
מבחן HCG בבית יש רגישות קלה - 15-15 יחידות. לכן, אפילו מבחן טוב תיאורטית לא יכול לתפוס את הריכוז של החומר הרצוי בשתן לפני העיכוב. היוצאים מן הכלל הם מקרים שבהם כמות hCG גבוהה, אבל אנחנו מסתכלים על מצבים אלה קצת מאוחר יותר.
כאשר נשאל כאשר אתה יכול לעשות בדיקה כדי לגלות בדיוק האם יש הריון?התשובה היא פשוטה למדי - אתה יכול לתרום דם לבדיקה של 8-10 ימים, אם אתה סופר את הזמן על ימים לאחר הביוץ, ואתה יכול להתחיל לספוג את הרצועה מבית המרקחת בשתן הבוקר מהיום הראשון של העיכוב הבא הווסת.
מטרת הניתוח
המטרה העיקרית העיקרית של ניתוח זה היא לקבוע את עובדת ההריון. עם זאת, ניתן למנות מחקר לאחר שיובהר הנושא. יכולות להיות מספר מטרות:
- יש צורך להבהיר את משך ההיריון (לפי הרמה הכמותית של ההורמון, הרופא יכול להגיע למסקנה מתי בדיוק ההשתלה התרחשה, ולחשב את הזמן המשוער של התפיסה);
- למצוא הריון חוץ-רחמי (עם זאת, רמת ההורמון יורדת, והביצית המופרית ברחם תהיה נעדרת);
- אתה צריך להבין אם הריון מתפתח (אם הספקות מתעוררים בהתפתחות הנורמלית של התינוק, על הכדאיות שלה, ניתוח של גונדוטרופין, בהכרח בדינמיקה עם אינטרוולים של כמה ימים יעזור להבין אם התינוק גדל או הפיתוח שלה הפסיק);
- אבחנה של מצב השליה (בתקופת ההיריון, יש צורך בניתוח של חומר הורמונאלי זה אם יש חשד לאי-יעילות);
- קביעת הריכוז של ההורמון המיוצר על ידי הסיסית נכלל באבחון ההקרנה של השליש הראשון והשני (לפי הרמה שלו, אנו יכולים לשפוט את ההסתברות של נוכחות של chromosomal abnormalities אצל הילד);
- את הצורך להעריך את היעילות של הטיפול שסופק עם איום של הפלה (עם חיסול של האיום, בדרך כלל את רמת ההורמון הוא מנורמל).
כיצד מתבצע הניתוח? הכנה
דגימת דם דורשת מדגם שנלקח מווריד. יש לקחת דם על בטן ריקה בבוקר. כמה ימים לפני כן, אתה צריך להסיר שומן מזונות חריפים מן הדיאטה, הורמונים, אם הרופא המטפל מאפשר, וגם כדי להוציא אלכוהול וקפה חזק.
פעילות גופנית מוגזמת יכולה לשנות את ההורמונים של נשים, ולכן הם צריכים להיות נטושים. לחץ חזק וזעזועים עצביים משפיעים גם על כמות ההורמונים מסוימים, ולכן אתה צריך ללכת למעבדה לאחר שינה טובה, במצב רוח רגוע.
כדי ללמוד שתן בבית או במעבדה, תצטרך חלק הבוקר של הנוזל מופרש על ידי הכליות. לפני איסוף שתן יש לרכוש מיכל בית מרקחת מיוחד עם מכסה.
בבוקר, יש לנקות את האישה באופן יסודי, לסגור את הנרתיק עם צמר גפן כדי למנוע הפרשות בנרתיק להיכנס לשתן, ולאסוף לפחות 60-100 מ"ל של נוזל במיכל.
לפני ביצוע בדיקה ביתית עליך לקרוא בעיון את הוראות השימוש. זה לא יכול להיות שבור, אחרת התוצאות עלולות להיות אמינים.
הרצועה מורדת לתוך השתן הנאסף לרמה המצוינת עליו, לאחר הפסקה של 30 שניות, הרצועה מוסרת ומונחת על משטח יבש ונקי. התוצאה מוערכת תוך 5 דקות.
כל הבארים השני שמופיע לאחר זמן זה לא יכול להיחשב תוצאה אמינה. יש לזכור כי על מכירה לעתים קרובות לבוא פגום בדיקות מהירות, ולכן עדיף לקנות שתי בדיקות שונות של יצרנים שונים ולנהל אותם בו זמנית.
אם מתוכננת בדיקת מעבדה שתן, מיכל סגור היטב של נוזל לניתוח צריך להישלח למעבדה בהקדם האפשרי, מקסימום של 2 שעות. לאחר זמן זה, הערך האבחוני של שתן, כחומר, הוא איבד במידה רבה.
פענוח
רק הרופא יכול לבצע את פענוח הדם הסיים או בדיקת שתן עבור התוכן של ההורמון הגונדוטרופי בהם. אבל נשים חלומות להרות הן סקרן מאוד, כפי שמעידים רבים שלהם הודעות על hCG בפורומים מיוחדים באינטרנט.כדי לעזור להם להבין, למטרות ייחוס בלבד, נתאר כיצד פענוח הניתוח הזה מתבצע.
ראשית, יש לומר כי מעבדות שונות למדוד את הריכוז של החומר ההורמון המדובר באמצעות שיטות אבחון שונות, בהתאמה, הם מקבלים תוצאות שונות. לרוב, ההבדל בתוצאות של מעבדות שונות טמון ההבדל של יחידות מידה. הריכוז של ההורמון נקבע בדרך כלל ב:
- דבש / מ"ל;
- mIU / ml;
- mIU | ml;
- ng / ml.
לכן, ניתן להשיב על שאלת הנשים לגבי מה שהכניסה "0.1 mIU ml" פירושה שהמעבדה שביצעה את ניתוח הדם שלה פועלת על פי התקן הבינלאומי, שכן יחידות מילי-בינלאומיות שבהן התוצאה נרשמה על זה.
רוב המעבדות הקיימות כיום לא הגיעו לדעה הרווחת על הטעות בקביעת ריכוז החומר הנתון, ולכן תוצאותיהן עשויות להיות שונות זו מזו. כדי למנוע בלבול, רופאים ברחבי העולם החליטו למדוד את שיעורי hCG בערכים כי הם מרובים לחציון (MoM). זה מאוד פשט את פענוח.
התוכן הרגיל של hCG אצל נשים הרות הוא כל ערך שהוא בטווח שבין 0.5 ל -2.0 מ"מ. אם התוצאה המתקבלת במעבדה אינה מציינת את הערך ב- MoM, יש להבהיר במוסד הרפואי הזה אשר מחוונים הורמונליים מתקבלים כרגיל, ורק אז ממשיכים לפענח.
שיעורי HCG לפי שבוע
כדי להפוך את המשימה לקלה יותר עבור אמהות בעתיד, מי באמת רוצה לדעת אם רמת ההורמון שלהם עונה על הסטנדרטים, עשינו טבלה מסכמת של ערכים ביחידות שונות:
גיל הריון | HCG בדבש / מ"ל | HCG ב mMe / מ"ל | HCG ב ng / ml |
שבוע עד שבועיים | 25-156 | 5-25 (תוצאה של ספק) | - |
2-3 שבועות | 101-4870 | 5-25 (תוצאה של ספק) | - |
3-4 שבועות | 1100 – 31500 | 25-156 | - |
4-5 שבועות | 2560 – 82300 | 101-4870 | - |
5-6 שבועות | 23100 – 151000 | 1110 -31500 | - |
6-7 שבועות | 27300 – 233000 | 2560 -82300 | - |
7-11 שבועות | 20900 – 291000 | 23100 -233000 | 23,7 — 130,4 |
11-16 שבועות | 6140 – 103000 | 20900 -103000 | 17,4 — 50,0 |
16-21 שבועות | 4720 – 80100 | 6140 – 80100 | 4,67 — 33,3 |
21-39 שבועות | 2700 – 78100 | 2700 -78100 | - |
שיעורי הריון מרובים
אם אישה נכנסת להריון עם תאומים או שלישיות, אז את רמת גונדוטרופין כוריוני האדם יהיה כפולים או שולש. העובדה היא כי סיסית של כל פרי מייצרת משלה "תמיכה הורמונלית", אשר מוסיף עד ערכים גבוהים במהלך הניתוח.
לדעת תכונה זו של hCG מאפשר לחשוד הריון מרובים בזמן המוקדם ביותר האפשרי, לפני העוברים ניתן לבדוק נספר על אולטרסאונד. כמו במקרה של הריון בהריון אחד, רמת ההורמון עולה עם נושא של כמה פירות בהדרגה, גם עולה מדי יומיים ביומיים.
הריונות מרובים יכולים להיות חשודים על בסיס של יותר מניתוח אחד עם ערכים גבוהים, ולאחר שניים או שלושה מחקרים דומים שנותנים עלייה מתמדת בריכוז ההורמון בערכים החורגים מהנורמה על ידי גורם של 2-3.
במקרה זה, הרופא יצטרך להוציא מצבים פתולוגיים מסוימים שעשויים להיות גם הגורם לערכי הורמון מוגבהים, למשל, נפיחות ציסטית, נוכחות של סוכרת וטוקסיקוזיס חמור באם בעתיד.
הטבלה של הנורמות הממוצע של hCG כאשר נושאת תאומים:
תקופת ההריון, שבועות | טווח ממוצע של ריכוזים של hCG (IU / ml) |
1-2 | 50 – 112 |
2-3 | 209 – 9740 |
3-4 | 2220 – 63000 |
4-5 | 5122 – 164600 |
5-6 | 46200 – 302000 |
6-7 | 54610 – 466000 |
7-11 | 41810 – 582000 |
11-16 | 12280 – 206000 |
16-21 | 9440 – 160210 |
21-39 | 5400 – 156200 |
כדי לגלות את הנורמות האופייניות לנשיאת שלישיות, יש להכפיל את הערכים הבסיסיים (להריון יחיד) על ידי שלושה. כאשר נושאים מספר תינוקות, אישה לא צריכה להסתמך על ערכים טבולים קיימים, כי הנורמות של הורמון גונדוטרופי כורייתי עבור מספר תינוקות מותנים מאוד משקפים רק ערכים ממוצעים.
בכל מקרה, האינדיקטורים עשויים להיות אינדיווידואלים. מה שחשוב הוא לא הספציפי בצורה של ניתוח, אבל את הדינמיקה של הצמיחה שלהם.
שיעורי פוסט - IVF
אם אישה לא יכולה להיכנס להריון באופן עצמאי, שיטות מודרניות של תמיכה הרבייה, למשל, IVF, יעזור לה.
הפריה מתרחשת "במבחנה", כל הזמן האישה מוכנה להשתלת עוברים מוכנים (שלושה או חמישה ימים) לתוך הרחם שלה בעזרת טיפול הורמונלי. הספירה לאחור עבור אישה כזו מתחילה לאחר ההעברה. DPP הוא ימים לאחר העברת העובר.
אם העברת העוברים היתה מוצלחת, ולפחות אחד מהם התרגל, היה מסוגל להשתיל ומתפתח כבר ב- 4 DPP, רמת ההורמון הסיני מתחילה לגדול, אבל היא עושה את זה לאט יותר הגידול מתרחש כל שלושה ימים.
זה פעם בשלושה ימים, כי נשים רבות שעברו IVF, לבוא למעבדה לבדיקת hCG. זה עוזר לעקוב אחר איך העובר מתפתח (עוברים), אם דחייה אירעה, כי סיכון כזה קיים במהלך ההפריה חוץ גופית.
מאז, על מנת להגדיל את הסיכוי להריון, לא עובר אחד לתוך חלל הרחם, אבל כמה, שניים או אפילו שלושה תינוקות יכולים להתיישב. עם זאת, כדי לענות על השאלה כמה תינוקות יהיה, ניתוח של HCG לאחר הפריה חוץ גופית לא יכול.
הריונות מרובים יכולים להיות חשודים רק במקרה של תפיסה טבעית. טיפול הורמונלי לפני ההשתלה התוצאות ברמת hCG לערכים מוגבה, גם אם רק קרום אחד לקח שורש. כדי להבהיר בעיה זו יהיה כ 10-14 DPP חמישה ימים במהלך המעבר של אולטרסאונד.
מה צריך להיות ברמה של gonadotropin כוריוני האדם לאחר IVF קשה לענות, זה תלוי ברמה הראשונית של ההורמון בזמן העברת עוברים. אם תינוק אחד התרגלו, הערכים יהיו גבוהים במעט מהנורמות המופיעות בטבלה המאפיינת הריון יחיד; אבל עודף לא יהיה 2 פעמים. אם שני תינוקות שורשים, הריכוז של hCG ההורמון בדם ובשתן יגדל מהר יותר.
בממוצע, הצמיחה תהיה כדלקמן.
טבלה של ערכים ממוצעים של hCG לאחר הפריה חוץ גופית עם engraftment של תאומים:
משך ההיריון, שבועות | טווח של ערכים של hCG, דבש / מ"ל |
1-2 | 50 – 600 |
2-3 | 3000 – 10000 |
3-4 | 20000 – 60000 |
4-5 | 40000 – 200000 |
5-6 | 100000 – 400000 |
6-7 | 100000 – 400000 |
7-11 | 40000 – 200000 |
11-16 | 40000 – 120000 |
16-21 | 20000 – 70000 |
21-39 | 20000 – 120000 |
הבדלים אפשריים
אין הורמון אחר גורם כל כך הרבה דיונים בפורומים של נשים כמו גונדוטרופין כוריוני. והכל משום שנשים שחולמות על אמהות מוכנות לעשות בדיקות ללא לאות, לתרום דם במרפאה הקרובה ולהשוות את תוצאותיהן עם תוצאות של סובלים אחרים.
חלק רואים "רצועות רפאים", אחרים לא רואים אותם, וזה גם הופך להיות סיבה לדאגה. הבה נבחן את השאלות הנפוצות ביותר ואת הבעיות המתעוררות מין הוגן בקשר עם ההגדרה של hCG.
בדיקת דם חיובית, בדיקת הריון היא שלילית
מצב זה קורה לעתים קרובות כאשר אישה ממהר לעשות בדיקות ביתיות מהיר, כי הריכוז של החומר בשתן גדל לאט. רצועה נותרה נקייה במהלך ההריון, אשר תוצאות המעבדה של בדיקת הדם לא עולה בבירור.
רצועת הבדיקה של בית המרקחת עצמו עלולה להיות פגומה, או שהאישה יכולה לשבור את ההוראות ולבצע בדיקות ביתיות באופן שגוי. עם הסתברות גבוהה עם בדיקת דם חיובית, הריון עדיין שם.
אם הבדיקה היא שלילית, והתוצאות של בדיקת הדם מוטלות בספק, כלומר, רמת ההורמונים גבוהה במעט מ -5 יחידות למיליליטר, אז מומלץ לחזור על הבדיקה לאחר כ -4 ימים כדי לראות עלייה בריכוז אם יש הריון. אם אין צמיחה, אז סביר להניח כי האישה מפתחת תהליך גידול בגוף.
בדיקת הריון היא חיובית, בדיקת דם היא שלילית
במצב זה, אתה צריך לחזור על המבחן הביתה. אם הוא קבע את ההריון, ובדיקת הדם הפריכה אותו, הרי שברוב המקרים אין הריון.ככל הנראה, הבדיקה נערכה עם שגיאה, פגומה או פג, נתן תוצאה חיובית שקר.
אם בדיקה חוזרת ונשנית הביתה שוב נותן תוצאה חיובית, כדאי לבקר רופא אשר ייתן הפניה לבחינה מפורטת יותר, כולל אולטרסאונד לסרוק דגימות דם מעבדה חדשה לריכוז של גונדוטרופיית הורמון הגדיאוטרופי.
צמיחה איטית או חוסר דינמיקה של hCG עשוי להצביע על התקשרות מחוץ לבית של הביצית, הריון שאינו מתפתח. חשוב להבין כי בדיקת דם כזו לא תהיה שלילית, אבל הערכים בה יהיו נמוכים משמעותית מהנורמה.
מתי ללכת על אולטרסאונד עם ניתוח חיובי?
העובר על הצג של סורק אולטרסאונד הופך גלוי בערך 5 שבועות של ההריון. זוהי ספירה לאחור מיילדות. אם אנחנו מדברים בשפה פשוטה יותר מובנת עבור נשים, אז זה בערך שלושה שבועות מן ההתעברות.
בשלב זה, בשעה רמות גבוהות של hCG, זה כבר מציאותי לראות את מספר הפירות, אם, כמובן, את רמת הציוד ואת הכישורים של הרופא לאפשר את זה. דופק לב עוברית מ 6 שבועות, בעוד רמת hCG בממוצע כבר כמה עשרות אלפי יחידות למיליליטר.
גם אם רמת ההורמון בדם גבוהה, ואין שום ספק לגבי הריון, עד 5 שבועות על אולטראסאונד אין מה לעשות כי הרופא כנראה לא יוכל לראות עובר זעיר שאורכו פחות ממילימטר.
אם ההורמון גבוה מהרגיל
אם רמת גונדוטרופין כוריוני אנושית גבוהה מזו הניתנת על ידי ערכי הטבלה הממוצעים המשמשים את כל המעבדות והרופאים, המצב דורש בדיקה נוספת.
הסיבה הלא פתולוגית היחידה אשר ריכוז ה- HCC בדם ובשתן הוא גדל הנושא של כמה פירות. אם בלב אישה מפתחת שני תינוקות או יותר באותו זמן, אזי הגידול בהורמון הוא טבעי למדי, ולא צריך לגרום לשאלות.
אם אבחון אולטרסאונד אינו כולל לחלוטין את ההסתברות שיש תאומים או שלישיות, הרי ריכוז גבוה של הורמון גונדוטרופי עשוי להצביע על הפתולוגיות הבאות.
פתולוגיה כרומוזומלית של התינוק
גונדוטרופין כוריוני גדל לעיתים קרובות מלווה במומים שגויים הקשורים למספר הלא נכון או שילוב של כרומוזומים במערך הגנטי של התינוק. ניתן לאשר או להכחיש זאת במונחים ארוכים יותר - לאחר 9-11 שבועות.
כמות החומר ההורמון מתואמת עם חלבונים והורמונים אחרים החשובים למסקנות לכאורה בתהליך ההקרנה. האבחנה הסופית נקבעת רק על בסיס שיטות DNA פולשניות ולא פולשניות.
סוכרת של אמא
לא תמיד בהריון יודע שיש לה סוכרת. לכן, לאחר קבלת תוצאות overestimated של ניתוח עבור hCG, בדיקת דם ביוכימי מבוצעת, אשר יאפשר להקים את רמת הסוכר.
אם הוא גבוה, האנדוקרינולוג קובע כי לאישה יש סוכרת או סוכרת הריון (שפותחה רק במהלך ההריון ובמהלך ההריון), אז אמא בעתיד כזה יהיה גדל שליטה. במידת הצורך, היא תהיה טיפול prescribed.
גסטוזיס
זהו מצב מסוכן לנשיאת ילד שבו יש לאישה לחץ דם גבוה, נפיחות וחלבון בשתן. הילד מתחיל לקבל פחות חומרים מזינים וחמצן, וכתוצאה מכך שינויים הורמונים נסבלים.
בשלבים המוקדמים של רעלת הריון הוא הפלה מסוכנת, מאוחר יותר - לידה מוקדמת או חמורה, מוות עוברית. אבחון רעלת הריון אינו גורם לקשיים: אם ניתוח של hCG מראה ערכים גבוהים, הרופא ייתן בדיקת שתן כדי לקבוע את החלבון בו וישלוט על משקל הגוף ועל לחץ הדם של ההריון.
תרופות הורמונליות
לא כל התרופות ההורמונליות גורמות לעלייה ברמת ההורמון הגונדוטרופי הכורי.זה בעיקר נוגעות progestogens סינתטי, אשר לעתים קרובות prescribed לנשים בהריון כדי להציל את התינוק, אם יש איום של הפלה על רקע של אי ספיקה, למשל, פרוגסטרון.
נשים שהיו מסוגלות להיכנס להריון לאחר טיפול באי פוריות, שבמסגרת הטיפולית בהן נכללו גם כן, יכולות להראות רמות גבוהות של HCG, במיוחד בשלבים הראשונים של ההיריון.
רוב המצבים בהם ניתוח של גונדוטרופין כוריוני אנושי מראה תוצאות גבוהות מדי כפופים תיקון רפואי. הילד מצליח לשאת וללדת.
היוצאים מן הכלל הם מקרים עם פתולוגיות כרומוזומליות של העובר, שבהן התרופה היא חסרת אונים. הדבר היחיד שאישה בהריון יכול להציע לאחר אישור האבחון היא לסיים את ההריון מסיבות רפואיות.
אם היא רוצה לעזוב את הילד, למרות האבחנה הנוראה, ההריון ישמור ויספק את כל הטיפול הדרוש, כמו במקרה של תינוקות בריאים.
אם ההורמון הוא מתחת לנורמלי
רמות מופחתות של רמות hCG ביחס לסטנדרטים קיימים יכולים לדבר כרכים. הגורם התמים ביותר לתופעה זו הוא טעות בקביעת משך ההיריון.
אם הרופא חישב את התקופה יותר ממה שהיא למעשה, אם ההשתלה היתה מאוחרת או הביוץ התרחש מאוחר יותר, אז את הערכים של רמת ההורמון עשוי להיות שונה מהרגיל על 1-2 שבועות. שגיאה יכולה להתגנב אם אישה לא זוכרת בדיוק באיזה יום היו מחזורי הווסת האחרונים שלה, אם המחזור שלה לא סדיר.
בכל המקרים האחרים, רמה מופחתת של hCG עשויה להיות סימן לתנאים הפתולוגיים הבאים.
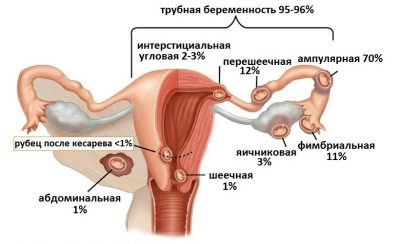
הריון חוץ רחמי
אם הבלסטוציסט אינו קבוע ברחם, אבל מחוץ לו, בתוך הצינור, בצוואר הרחם, אז את הסיסית הורמון יופק, אבל בכמויות קטנות בהרבה. לעתים קרובות היא רמה מופחתת של hCG כי הוא הסימן הראשון של הריון חוץ רחמי.
שמור את התינוק במקרה זה אינו אפשרי. אם האבחנה אושרה על ידי בדיקות אולטרסאונד או אבחון לפרוסקופי, ביצית מופרית מוסר כירורגי, ובמקרה של הריון צוואר הרחם, לעתים קרובות יש צורך להסיר את הרחם.
אנמבריוניה
במקרה זה, הסיסית היא, והיא מייצרת כמות מסוימת של חומר הורמונלי מסוים, אבל העובר בביצית נעדר. ניתן לקבוע עובדה זו על אולטרסאונד הבאים, אשר בדינמיקה יהיה לעקוב אחר התפתחות הביצית.
הסיבות לפתולוגיה אינן מובנות במלואן, אין אפשרויות לשמירה על הריון כזה. חלל הרחם כפוף לטיפול דחוף ואחריו טיפול.
הריון דועך
תחת השפעתם של גורמים רבים, שרבים מהם אינם מובנים במלואם, העובר, המושרש בדרך כלל, עלול להפסיק להתפתח. במקרה זה, הפחתת hCG יהיה טבעי למדי.
לרוב, העובר "קופא" אם אירעה שגיאה גנטית טוטאלית בלתי הפיכה במהלך ההפריה, והליקויים ההתפתחותיים של הילד כה נרחבים עד כי הוא פשוט אינו יכול לגדול ולהתפתח באופן נורמלי.
זו הסיבה מומלץ לעשות ניתוח גנטי של רקמות העובר המתכך שכאשר מתכננים את ההריון הבא, יש לנקוט בכל האמצעים כדי למנוע את אותה תוצאה.
התינוק יכול להפסיק לצמוח בגלל חומרים רעילים, סמים ואלכוהול, אם האם מתעללת בהם, בגלל רעלים שיכולים להיות בהפקה מסוכנת, אם האישה עובדת שם, בגלל המצב הסביבתי שלילי.
אישה מבוצעת כמה בדיקות עבור hCG, אם הם לא מראים עלייה בערכי ההורמון. אם הרמה יורדת, אולטרסאונד מאשר את היעדר הפעילות החיונית ואת פעימת הלב, כירורגי ניתוח של הרחם וטיפול שלאחר מכן מצוין.
התפתחות התינוק מתעכב
תחת ההשפעה של גורמים שונים שלילי, היעדר הורמוני המין הנשי, התפתחות פירורי יכול להתעכב. עובדה זו תתבטא גם במדידת הריכוז של הורמון גונדוטרופי כוריוני.
אם האולטראסאונד מאשר שהתינוק חי, אם רמת ההורמון, אם כי לאט אך גדלה, אז אפשר להציל את ההריון. לאישה יש טיפול תומך, לוקח ויטמינים ותרופות כדי לשפר את זרימת הדם, כמו גם תרופות הורמונליות, אם המצב דורש.
איום ההפלה
אם התינוק פוגש את המונח של אולטרסאונד, אם זה מראה סימנים של פעילות חיונית, רמה מופחתת של ההורמון עשוי להצביע על הפלה מאוימת. במקרה זה, האישה היא שנקבעה טיפול מכוון לשמור ולגלגל את ההריון.
לפעמים יש צורך בשימוש בסמים המכילים זריקות hCG. בדרך כלל, טיפול כזה נותן תוצאות יעילות, ואת הילד ניתן להציל.
תפקוד לקוי של השליה
עם אי ספיקת השליה כרונית של השליש השני והשלישי, מחסור ההורמון משפיע על העובדה כי "מושב התינוק" אינו מתמודד עם כל האחריות שלה, הכוללים את הייצור של ההורמונים הנדרשים.
ירידה ב- HCG שנצפתה במקרה זה חשוב לאבחון וטיפול בטיפול. התחזיות מבוססות על דרגת חוסר השליה של השליה, מידת הסבל העוברי של הילד.
לאחר ההריון
אם התינוק לא ממהר להיוולד, אז ב 40-42 שבועות של הריון יש ירידה פיזיולוגית ב hCG בשל שליה "ללבוש". זה מזדקן, וזה טבעי לגמרי, כל הפונקציות שלה מופחתים.
הגדרת hCG בהקרנה
רמת ההורמון המיוצר על ידי הסיסית, ולאחר מכן השליה, חשובה לא רק כדי לקבוע אם יש הריון, אלא גם כדי לפקח על התפתחות התינוק בשלבים המוקדמים. כמות החומר מגיעה למקסימום שלה ב -12 שבועות, ובאותו זמן מתבצעת ההקרנה הראשונית.
הוא כולל הערכה של התפתחות הילד על אולטראסאונד ואת אספקת הדם מווריד כדי hCG וחלבון, אשר נקבע בפלסמה הדם של כל הנשים במצב "מעניין" - PAPP-A.
חשוב לדעת כי ההקרנה, אשר בדרך כלל prescribed מ 10 עד 13 שבועות כולל, מתרחש ביום אחד - ולתרום דם, אולטרסאונד צריך להיעשות עם פער מינימלי בזמן.
תוצאות הניתוח במקרה זה נחשבות רק יחד עם הנתונים של סריקה אולטרסאונד, הם לא יכולים לדבר על כל האבחנה, ורק לתת בסיס לחישוב משוער של הסיכונים של ילדים עם הפרעות כרומוזומליות, כגון תסמונת דאון, תסמונת טרנר, Patau, וכו '
הנורמה של hCG בהקרנה טרום לידתי הראשון הוא הערך "מתאים" בממוצע הבינלאומי של 0.5-2.00 MoM. אותם ערכים נחשבים נורמליים עבור חלבון פלזמה PAPP-A.
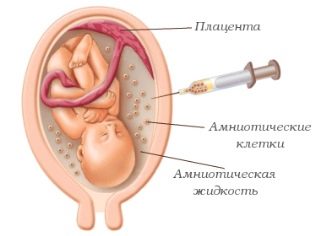
אם רמות הקריטריונים הללו חורגות מהנורמה, תת-המודול החינמי של hCG ב -12 שבועות גדלה על רקע חלבון PAPP-A מופחת, אז אנחנו מדברים על ההסתברות התיאורטית לנוכחות תסמונת דאון אצל ילד. אם שני המדדים יורדים, אז הם מדברים על הסבירות של תסמונת אדוארדס. הקרנה זו נחשבת לדייקנית ביותר מבין שלושת המחקרים, אך התוצאה השלילית אינה משפט. כדי לדבר בביטחון על בריאותו של התינוק, נדרש לעבור אבחון נוסף. במונחים אלה היא בדרך כלל ביופסיה או מי השפיר. שיטות אלה פולשניות, הן אינן בטוחות עבור האם והעובר, כפי שמתריע על נשים הרות.
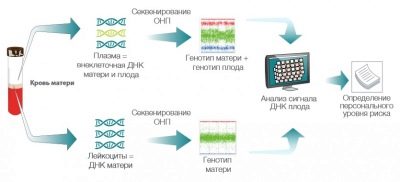
אם אתה לא רוצה לקחת את הסיכון, אבל אתה צריך לדעת את האמת, אתה יכול לבחור שיטה פולשנית של בדיקות DNA. זהו ניתוח יקר מאוד שניתן לעשות בשבוע השמיני להריונה, כאשר תאי הדם האדומים של התינוק מתחילים לחדור לדם של האם.מדגימת הדם הוורידית מבודדים פירורי תאי הדם, ואלה, DNA, שיגיד אם לתינוק יש תסמונת דאון או פתולוגיות אחרות, וגם עונה על השאלה באיזה מין ילד צפוי להיות.
בפעם השנייה הבדיקה HCG נלקח כחלק מה שנקרא "מבחן משולש" בשליש השני של ההריון. יחד איתו נקבע על ידי רמת אלפא fetoprotein ו חינם estriol.
הגדלת HCG במקרה זה נחשב גם בהקשר של ערכים אחרים. העודף המשמעותי שלה לתקופה שבין 16 ל -19 שבועות, כאשר מחקר ביוכימי של ההקרנה השנייה נקבע, נחשב סימן אפשרי לתסמונת דאון, וירידה מצביעה על תסמונת אדוארדס.
במקרה של סיכון גבוה להולדתו של ילד חולה עם הפרעות כרומוזומליות על פי תוצאות אולטרסאונד ובדיקת דם שנייה, ביקור בגנטיקה והאבחון הפולשני שלאחר מכן מוצג גם לאישה.
היא יכולה לבחור שיטה לא פולשנית, שהוזכרה לעיל, אבל במקרה זה צריך להיות מוכן לשלם כמה עשרות אלפי רובלים, והתוצאה של ניתוח כזה לא תהיה עילה להפסקת היריון למקרה שתגלה מחלה אצל ילד.
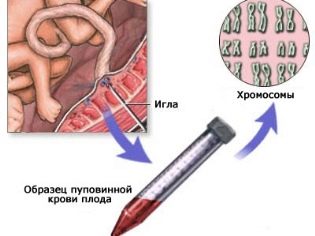
אתה עדיין צריך לעשות בדיקה פולשנית (מי שפיר, Cordocentesis), כך ועדת מומחים מיוחדים המורכבת של גנטיקאים ומיילדות גינקולוגים יכולים לקבל החלטה מושכלת על הצורך לסיים את ההריון מסיבות רפואיות שאין עליה עוררין, אם האישה מסכימה.
מה יכול להשפיע על התוצאה של הניתוח? גורם לטעויות
רק תרופות הורמונליות יכולות להשפיע על התוצאה של הניתוח על hCG. אם הביוץ היה צריך להיות מגורה עם Pregnil או תרופות דומות אחרות, עקבות של חומרים אלה יכולים להישאר בדם במשך זמן רב למדי, מתן תוצאות חיוביות שגויות במהלך בדיקות ההריון.
תוצאות שגויות יכולות להתרחש גם עם תפקוד לקוי של השחלות, וכן עם שלפוחיות או נוכחות של גידול בגוף המטופל, גם אם היא עצמה אינה יודעת על כך.
רמות גבוהות של ההורמון יכול לדבר על ההשפעות של תרופות הורמונליות כדי לשמור על ההריון, במיוחד השפעה מובהקת על רמת hCG דופסטון ואוטרוג'סטאן.
עם שימוש ארוך טווח של תרופות גונדוטרופין כוריוניות, המתרחשות בטיפול באי פוריות או בהכנה לקראת הפריה חוץ גופית, אישה עשויה לפתח תגובה חיסונית לקויה להורמון הטבעי המיוצר על ידי הסיסית. זיהוי נוגדנים ל hCG מסייע hemotest, אשר מבוצעת כדי לגלות אילו חומרים לאישה יש אלרגיה.
ניתוח שכזה בפועל מוקצה לעתים רחוקות, בעיקר רק במקרים בהם לאישה יש היסטוריה של כמה הפלות או הפלות שהוחמצו בשלבים המוקדמים.
אם כמות הנוגדנים חורגת מהנורמות המותרות (ולכל מעבדה יש את עצמה), האישה מקבלת טיפול, המצב ניתן לתיקון. רוב הנשים שיש להן דחייה אוטואימונית של ההורמון hCG לאחר קורס טיפולי וכמה מפגשים של פלסמפרזה יכולים לייצר ולייצר תינוק בריא וחזק לחלוטין.
תוצאות שווא שליליות מתרחשות לעתים קרובות יותר. הם יכולים להיות מושפעים מהפרתה של האישה את ההמלצות לגבי עיתוי הסקר. אם הניתוח נעשה מוקדם מדי, אז ההסתברות לקבל תוצאה שלילית עם הריון קיים ומתפתח הוא גדול.
מצב אחר, כלל לא נדיר, זקוק לבהרה מיוחדת. זהו הריון ביוכימי כביכול. במקרה שלה, את רמת hCG הראשון מראה נוכחות של "עמדה מעניינת", ואז אלה חודשיים מאוחר לבוא. מה שקורה בפועל הוא ברור אם אתה יודע את ההסתברות להשתלה של הבלסטוציסט הוא רק על 30%.
לכן, גם אם ההפריה התרחשה, זה בכלל לא את העובדה כי ביצית מופרית יהיה לתקן בהצלחה ברחם. במקרה זה, האישה אולי אפילו לא חושד שהיא בהריון.
כמה עיכובים בלתי סבירים כאלה מאשימים נשים על עצבים, מתח, מחלה, שינויי אקלים! ורק בדיקת דם עבור HCG, אם מסיבה כלשהי מומלץ לעבור את זה במהלך תקופה זו, גם במהלך הווסת זה יראה רמה מוגברת של ריכוז של ההורמון הזה.
על מנת לחסל טעויות במהלך המעבר של ניתוח עבור HCG, יהיה זה דם או שתן הבדיקה, יש צורך לעבור בדיקות חוזרות רק באותה מעבדה כי ביצע את הניתוח הראשון. זה יבטל שגיאות משמעותיות באבחון.
לעתים קרובות, נשים אינן מוצדקות לחלוטין לדאוג להפחתת רמת ה- HCC או לצמיחתו האיטית, אם ניתוח אחד נעשה במרפאה אחת ושנייה אחת נוספת. אולי הסיבה היא לא רמת hCG ופתולוגיות, אבל ההבדל בעבודה של שתי מעבדות נפרדות.
האם התנודות של hCG על הפתולוגיה של העובר? מתי יש סיבה לדאגה? התשובות לשאלות אלו ממתינות לך בסרטון הבא.